眼科频道
谈及头痛,许多人首先会想到颅脑病变,但事实上,头痛也可能由眼科疾患引起。其中最典型的就是原发性急性闭角型青光眼,这是一种眼科急症,通常由于虹膜与角膜之间的房水排出通道突然被阻塞而引起,从而导致眼内压急剧升高。这种病情发作迅速,需要紧急治疗。在发作期间,患者除了眼痛和眼胀外,常伴随头痛、头胀,有时甚至会出现恶心、呕吐等症状,这可能影响医生对原发病情的判断,导致治疗延误。
【病例】
患者:李阿姨,58岁,退休工人。
患者自诉:李阿姨表示,今天早晨她和丈夫发生争执,随后感到胸口闷闷的,心情不佳。大约一个小时后,她突然感到头部胀痛,强烈且持续,她吃了一片“止痛片”,结果头痛加剧,伴有恶心,甚至呕吐了两次。随后,她突然发现自己的左眼感到酸胀且视物不清,她立即滴了一些药店买的“氯霉素滴眼液”,但没有见效。奇怪的是,以前她也有过头痛的经历,看东西久了会感到左眼酸胀,休息一下就会好转,但这次不一样。于是,她赶紧去了医院急诊科,医生给她做了头部 CT 和 MRI 检查,结果都是正常的。由于还伴有恶心呕吐,医生还建议她去看“耳石症”,但检查结果也没有发现问题。
【病情分析】
患者早晨与家人发生争执后出现了一系列症状,情绪波动是原发性急性闭角型青光眼常见的诱因之一。患者首先出现了头部胀痛,随后出现了恶心和呕吐等症状。当眼内压在短时间内剧烈升高,会引发眼部与头部胀痛,同时由于三叉神经与迷走神经和呕吐中枢之间存在联系,眼内压急剧升高时也会出现恶心、呕吐等症状。这也解释了为什么患者服用了“止痛片”但是一系列症状并没有改善。最后,患者发现自己左眼感到酸胀且视物不清,这表明急性青光眼的病情已经进一步恶化,患者出现了角膜水肿等眼部症状,导致视力下降。此外,患者以前有头痛等症状,很可能是青光眼的小发作,这种情况通常在休息后可以自行缓解。但是随着疾病的进展,多次发作将导致疾病向不可逆转的方向发展。
【疾病简介】
原发性急性闭角型青光眼是常见的致盲性眼病之一,发病率在欧美国家为 2.0/10 万~ 8.3/10 万,在亚洲 国家为10.4/10万 ~ 12.2/10万。女性的年发病率多于男性,且随年龄的增长而升高。原发性急性闭角型青光眼的致盲率极高,与就诊时间长短有关。
◆诱因 :情绪波动是原发性急性闭角型青光眼常见诱因,除此之外,应激、暗室环境、长时间近距离用眼、休息不规律、便秘等都可能导致青光眼急性发作。需要注意的是,散瞳药物也可导致青光眼急性发作,这也是医源性诱发青光眼的主要原因。
◆症状 :原发性急性闭角型青光眼的首发症状往往是突发性剧烈眼痛,可能辐射至眼周和同侧头部伴视力急剧下降,可出现视物变形或虹视的现象,以及头痛、恶心、呕吐等全身症状。
◆诊断 :根据典型的发作症状及相应体征即可做出诊断。此外建议结合眼压、眼底检查、前房深度测量、虹膜角形态评估等综合评估。
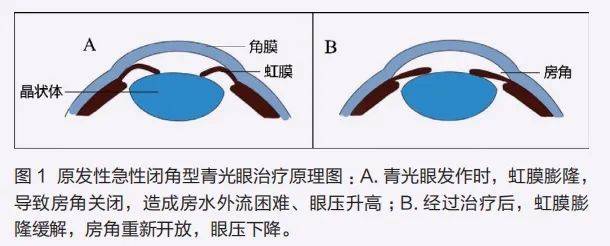
◆治疗 :原发性急性闭角型青光眼的原则是尽快降低眼压、开放房角(图 1)。主要治疗包括青光眼降压药物、激光及手术。常用药物包括甘露醇注射液、毛果芸香碱滴眼液、噻吗洛尔滴眼液、布林佐胺滴眼液、乙酰唑胺片等。除此之外,激光治疗包含如激光周边虹膜切开术、激光周边虹膜成形术等。对于以上保守治疗均无法控制的原发性急性闭角型青光眼,还可以行前房穿刺或急行手术治疗以降低眼压。
【疾病预防】
年龄大于40岁、有青光眼家族史,存在远视、前房浅、眼轴短、晶体厚、角膜直径短等解剖因素的人群都是青光眼的高危人群:
1. 对于高危人群,可预防性的行激光周边虹膜切开术;
2. 40 岁以上的中老年人建议每年进行一次眼科体检,合并青光眼高危因素的人群则应当更早来医院进行青光眼筛查;
3. 高危人群避免使用可能引起瞳孔扩大的药物,如阿托品等。
【小结】
原发性急性闭角型青光眼是我国常见的致盲性眼病之一,是眼科急症,需要及时治疗以避免盲的发生。该病起病急,除眼部症状外,患者往往有剧烈的急性头痛、头胀,伴有恶心、呕吐等症状。以上伴随症状的发生是由于眼部压力升高所致,在眼压缓解后,往往自行消失,无需特殊处理。不少患者首诊科室是急诊科,随后可能被转诊至消化内科、心内科、神经内科、五官科甚至精神科。原发性急性闭角型青光眼的患者在到达眼科就诊前,可能花费大量时间在颅脑、血管及胃肠道的相关检查及对症治疗上,而这也会延误患者病情。基层医院作为多数患者的首诊医院,熟悉原发性急性闭角型青光眼相关的发病症状,建立头痛与青光眼相关联的诊疗思维,尤其重要。
(温州医科大学附属眼视光医院 乐融融)
摘自 医学参考报:眼科专刊
眼科视光同行加V





