引言
糖尿病足是糖尿病患者常见的并发症之一,典型表现为足部溃疡、坏疽或感染,多因末梢神经病变和血液循环障碍导致。然而,临床中部分早期糖尿病足症状与普通足部皮肤病(如脚气、角化症等)高度相似,易被误诊误治。本文结合一例非典型糖尿病足案例,探讨其与皮肤病的鉴别要点及中医治疗思路。
一、典型案例回顾:非典型糖尿病足的误诊与纠正
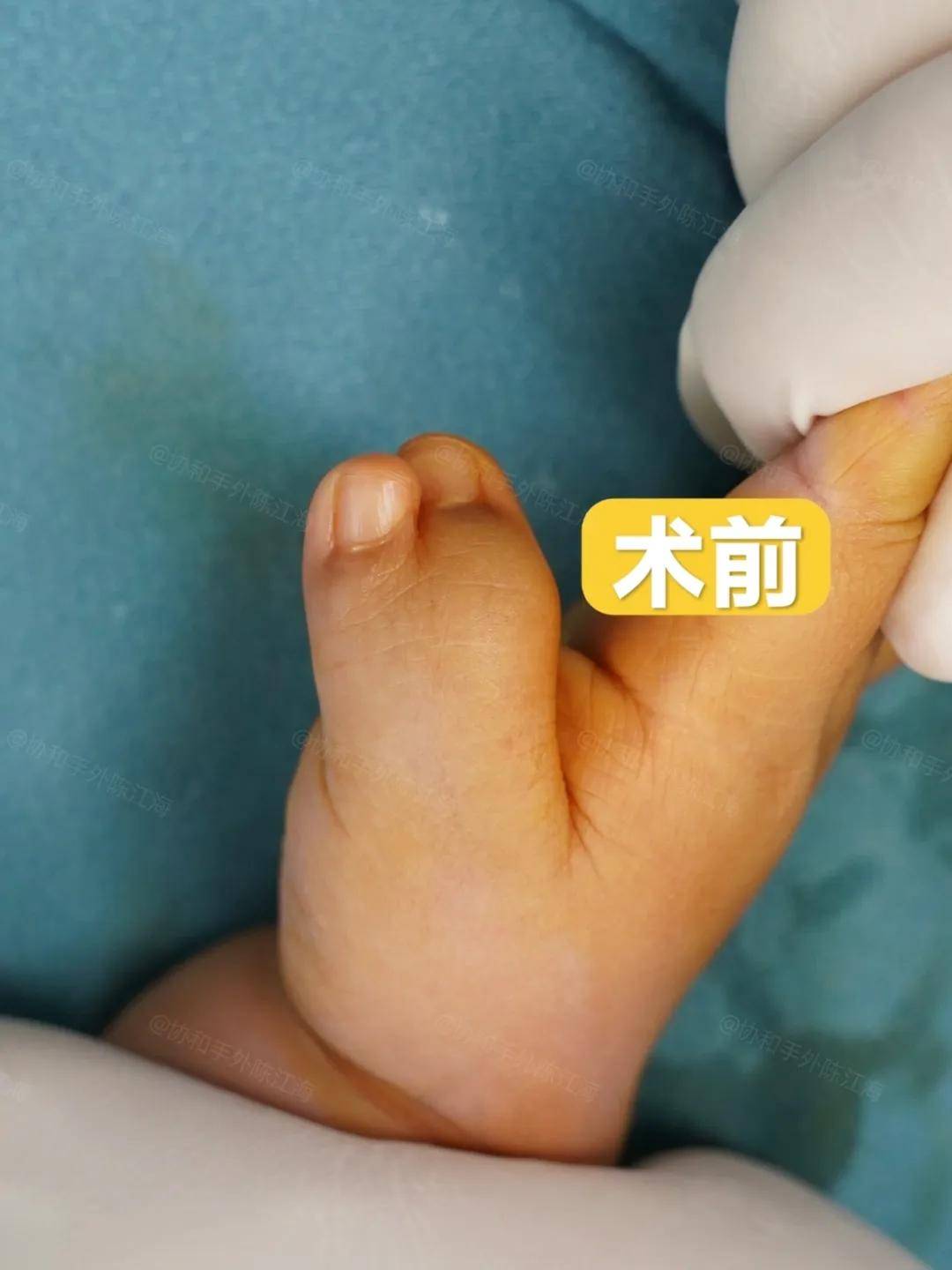
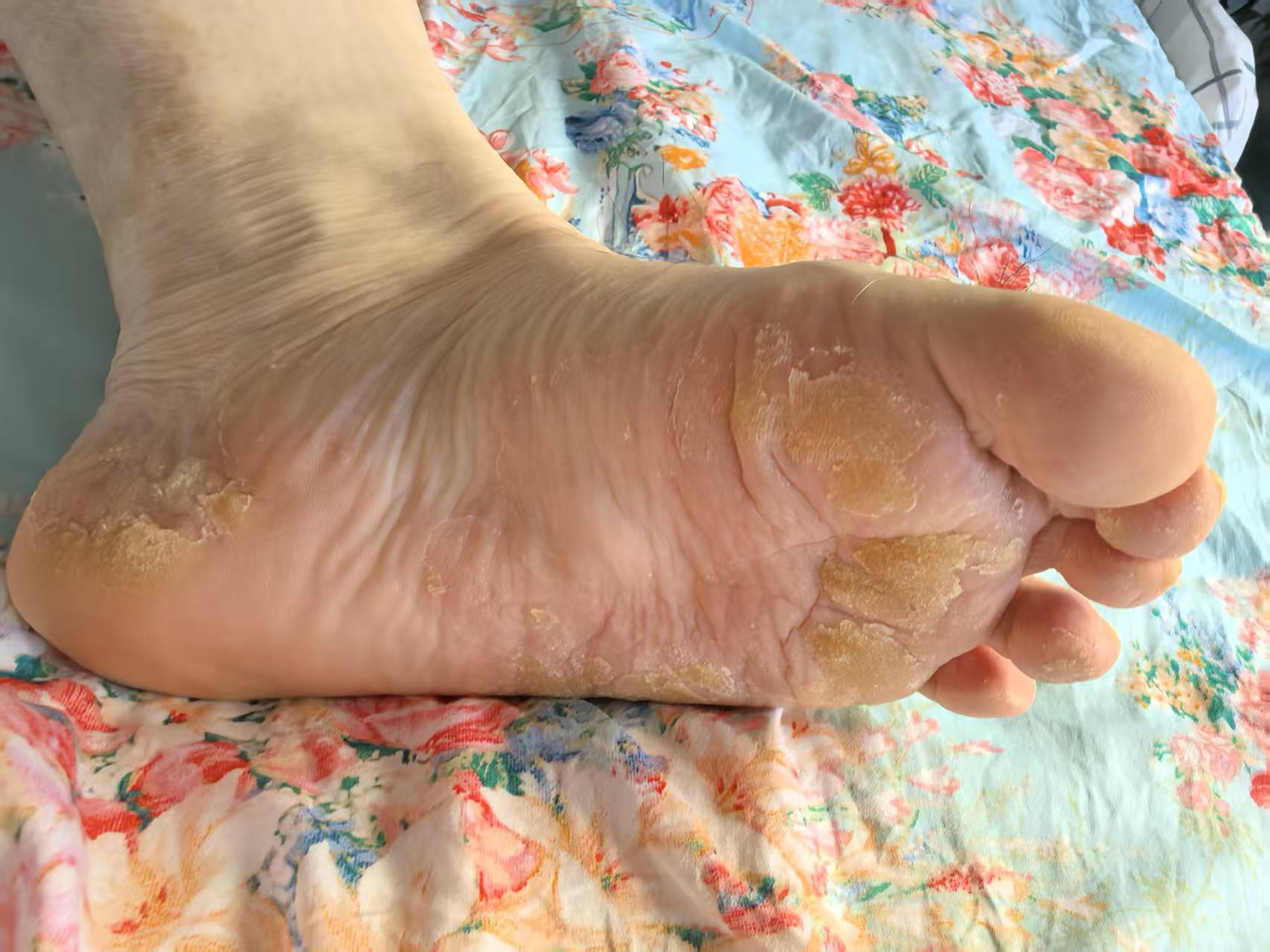
患者男性,确诊糖尿病2年,因“足底皮肤发黄、增厚、龟裂伴脱屑1年”就诊。既往按脚气或真菌感染治疗无效,外用皮肤科药物后症状持续恶化。初诊时发现:
1、症状特点:双足底大面积角质增生、深裂至肌层但无痛觉,双手伴脱屑,无典型糖尿病“三多一少”症状;
2、关键指标:空腹血糖7.7mmol/L,餐后8mmol/L,符合糖尿病诊断标准;
3、误诊原因:症状与皮肤病重叠,且血糖未显著升高,导致长期忽略糖尿病病因。
刘医生辨证分析:
1、患者足部无外伤或感染,但局部血液循环障碍(湿热瘀阻)导致组织失养,表现为角质增生、龟裂;
2、末梢神经病变使痛觉迟钝,掩盖病情;
3、中医病机属“下焦湿热兼血瘀”,需与单纯皮肤病(如脚气)鉴别:后者多伴瘙痒、局部病灶局限,且对抗真菌治疗敏感。

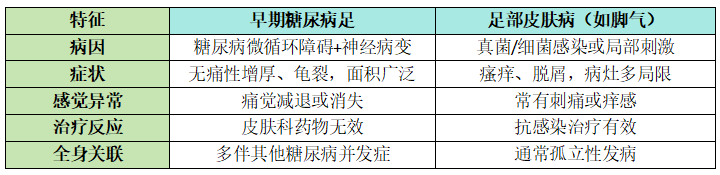
二、糖尿病足早期与皮肤病的鉴别要点
三、中医治疗策略:以“激发自愈”为核心
本例患者治疗分为三步:
1. 停用误治药物:立即停用所有皮肤科外用药,避免进一步刺激;
2. 辨证施治:清热利湿(下焦)、活血化瘀;
3. 疗效观察:
·1周后裂痕闭合,增厚组织软化;
·1个月后足底病变面积缩小70%,肤色接近正常。
刘医生指出:“中医治疗并非直接‘修复’病灶,而是通过调理气血、改善循环,激发机体自我修复能力。此例患者停药后恢复减缓,提示需巩固治疗至彻底痊愈。”

四、临床建议与警示
1. 筛查先行:对顽固性足部皮肤病,务必检测血糖及神经功能;
2. 动态评估:即使血糖轻度升高,也需警惕非典型糖尿病足;
3. 治疗禁忌:避免盲目使用激素或抗生素,可能加重代谢紊乱;
4. 患者教育:强调血糖控制与足部护理(如避免烫洗、穿宽松鞋袜)。
结语
糖尿病足的早期识别是避免截肢的关键。中医通过整体辨证,可有效干预非典型病例。临床医生需拓宽思维,避免“头痛医头”,方能实现精准治疗。

(注:文中案例已脱敏处理,治疗方案需个体化,请遵医嘱。)