“老周最近像换了个人。”小区晨练时,55岁的周叔叔以前总是走在最前面,这两个月却常常半路就坐下,说“腿发软、没劲儿”。
更让他难为情的是,晚上睡不好,白天脾气还变急,和家人说不上两句就烦躁。
体检单上,血糖、血压变化不算大,医生却盯着一项指标问他:“最近是不是肌肉掉得快、肚子变大、精神头差?”周叔一愣:这些变化,难道不是“上了年纪都这样”吗?
很多男性把50岁后的状态下滑,当成“自然老化”硬扛过去。可临床上常见的情况是:看起来只是累、胖、烦,背后却可能是睾酮水平下降在持续影响代谢、骨骼、情绪和心血管风险。
问题是,睾酮低到底会带来什么?身体会先从哪里“报警”?又该怎么做,才能把损失降到最低?
先说结论:男性进入中老年后,睾酮随年龄缓慢下降是生理现象,但如果下降过快或过低,就可能发展为晚发性性腺功能减退(LOH)相关问题。这不是“面子问题”,而是全身健康问题。

很多人以为睾酮只和“那方面”有关,恰恰相反。它更像男性身体里的“综合调节器”,参与肌肉蛋白合成、脂肪分布、骨代谢、红细胞生成、情绪和认知等多个环节。
研究与指南共识显示,男性总睾酮水平在成年后可随年龄逐步下降,部分人会伴随明显症状,影响生活质量与慢病管理。
如果把身体比作一台发动机,睾酮就是维持动力和效率的重要“机油”。
机油少了,不会立刻熄火,但会出现“磨损加速”:人更容易累、反应慢、脂肪堆积、骨量流失,连睡眠和心情都会受影响。值得警惕的是,有些信号并不“典型”,容易被忽视。

尤其50岁后,下面这4个部位出现持续变化,建议尽早评估
肌肉和四肢:力量下降,比你想得更早,不少男性最先感到的是“干活没劲”。比如提重物费力、爬楼腿软、走路速度变慢。睾酮下降会影响肌肉合成,长期可加速肌少症风险。
肌肉一旦减少,基础代谢随之下降,体重控制更难,跌倒风险也会上升。如果你发现自己连续几个月握力下降、起立变慢、运动后恢复变差,不要只归因于“懒了”,这可能是内分泌与肌肉系统在共同提示你。
腹部和腰围:肚子先变大,代谢先出问题,睾酮偏低时,脂肪更容易向内脏区域堆积,表现为“啤酒肚”明显、腰围增加。

内脏脂肪增多不仅影响外观,还与胰岛素抵抗、血脂异常、脂肪肝风险相关。
临床上常见恶性循环:睾酮低→腹型肥胖→炎症和代谢异常加重→进一步抑制睾酮。也就是说,肚子越来越大,可能不只是吃多了,而是激素和代谢的双向牵扯。
骨骼和腰背:慢性酸痛、变矮,可能不只是劳损,很多人把腰背痛归为“颈肩腰腿老毛病”。但睾酮参与骨形成与骨密度维持,长期低水平会增加骨量流失和骨折风险。
若出现身高变矮、轻微外力就骨痛、反复腰背不适,尤其合并乏力、情绪低落时,建议做骨密度和相关激素评估。早识别比“等骨折了再治”更关键。

大脑和情绪:睡眠差、易怒、注意力下降,睾酮变化与睡眠质量、情绪稳定性有关。部分男性会出现入睡困难、早醒、白天疲惫、兴趣下降,甚至“没来由地烦”。
这类症状最容易被误解成“压力大”或“性格变了”。但如果持续超过数周并影响生活,建议系统排查:包括甲状腺、血糖、抑郁焦虑筛查及男性激素水平评估,避免漏诊。
发现苗头后,真正有用的不是“乱补”,而是尽快做对这3件事
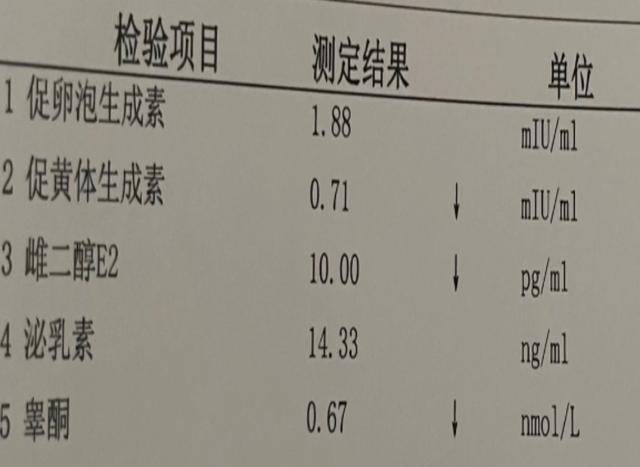
先评估,再干预:别把保健品当诊断。建议到正规医院内分泌科/男科就诊,结合症状与晨间血检(通常建议早晨检测总睾酮,并由医生判断是否需复查游离睾酮、LH、FSH、泌乳素等)。
睾酮低的诊断强调“症状+化验”双标准,不是单看一次数值。医生还会排查肥胖、糖尿病、睡眠呼吸暂停、药物影响等可逆因素。只有找准原因,干预才可能达到预期效果。

把生活方式当“基础治疗”:三个月就能看见变化趋势,对多数中老年男性,体重管理、力量训练、规律睡眠是提升状态的核心抓手。
饮食上,保证优质蛋白(鱼、蛋、奶、豆、瘦肉)、控制精制糖和酒精;运动上,每周进行抗阻训练并配合有氧活动;睡眠上,尽量固定作息,减少熬夜与夜间蓝光暴露。
研究显示,超重男性体重下降后,激素和代谢指标常有同步改善。很多人坚持8—12周后,精力、睡眠、腰围会先出现积极变化。

谨慎看待“补充治疗”:该用才用、全程随访,对明确诊断且症状明显者,医生会综合评估是否适合睾酮替代治疗。这里要强调:这属于医疗行为,不是“自己买来就能打”。
治疗前需评估前列腺健康、血细胞比容、心血管风险等;治疗中要按时复查,关注疗效与不良反应。规范治疗的目标是改善症状和生活质量,而不是盲目追求“数值越高越好”。
本文为健康知识科普,结合权威资料和个人观点撰写,部分情节为方便表达和阅读理解进行了适当虚构与润色,内容仅供参考,不能替代医生诊断。如感不适,请及时就医。收藏以备不时之需,转发给你关心的人!
参考资料:
《中国成人超重和肥胖症预防控制指南》
《原发性骨质疏松症诊疗指南(2022)》