“老周,你这腿怎么肿成这样了?”清晨的菜市场门口,58岁的老周刚从电动车上下来,裤脚一卷,脚踝一圈勒痕格外明显。他摆摆手:“昨晚咸菜吃多了,水喝多了,没事。”
可一旁的老伴不放心,硬拉着他去社区门诊。医生看了看他的化验单,沉默了几秒:“这不像单纯吃咸了,建议尽快查肾功能。”
很多人对肾病的印象是“严重了才会有问题”,但真相恰恰相反:肾脏很“能忍”,早期损伤往往没有剧烈疼痛,一旦拖到明显不适,可能已经错过最佳干预窗口。
更现实的是,我国慢性肾脏病患病率约10.8%,也就是说,大约每10个人里就有1人可能存在不同程度的肾损伤风险。
所以,与其等“疼了再查”,不如学会识别那些身体反复发出的“小信号”。下面这5种症状,尤其值得中老年人留心。
肾病早期难发现,不代表没有痕迹。临床上,医生常提醒:肾脏受损时,水、电解质、代谢废物和激素调节都会受到影响,身体会先从“细枝末节”表现出来。
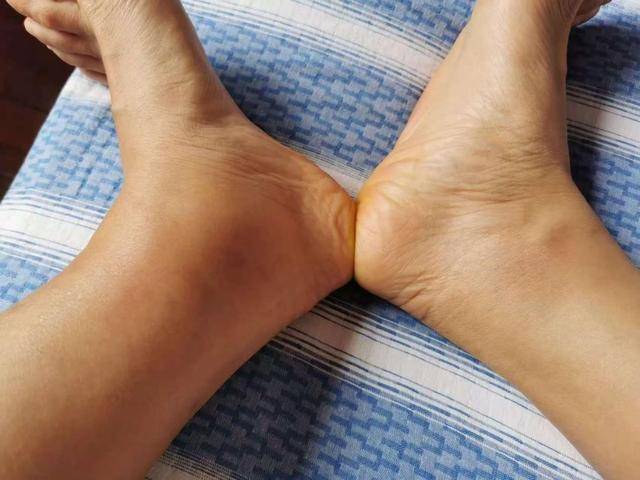
晨起眼睑浮肿、脚踝按压后凹陷明显
如果早上起床发现眼皮肿,下午或晚上脚踝肿,且按下去有“坑”要一会儿才回弹,要警惕水钠潴留和蛋白丢失。正常人偶尔熬夜也会轻微浮肿,但通常很快缓解;若每周反复出现3次以上,建议尽快做尿常规和肾功能检查。
尿液泡沫增多且久不消散
排尿后有泡沫并不一定是病,冲击力大也会起泡。但如果泡沫细密、持续不散,尤其持续数周,要考虑蛋白尿可能。尿蛋白是慢性肾病最早期、最常见线索之一。简单说,肾小球滤过膜像“筛子”,漏蛋白说明“筛网”可能受损了。
夜尿次数明显增加
年轻时一觉到天亮,后来变成每晚起夜2—3次,很多人以为只是“年纪大了”。但若睡前饮水量没增加,夜尿仍长期>2次/晚,可能与肾脏浓缩功能下降有关。尤其合并高血压、糖尿病的人群,更应重视。
血压突然变得难控制
肾脏和血压是“双向影响”。长期高血压会伤肾,肾损伤也会让血压更难降。若原本吃药平稳,近来却频繁高于140/90mmHg,甚至晨起血压持续偏高,需排查肾性因素,而不只是单纯加药。

乏力、食欲差、面色发黄或苍白
不少患者最早感受不是“疼”,而是“累”:没干多少活就疲惫,吃饭没胃口,注意力差。原因可能与毒素潴留、轻度贫血相关。肾脏还能分泌促红细胞生成相关因子,功能受损后,气色和体力会先“打折扣”。
看到这里,很多人会问:出现一个症状就一定是肾病吗?答案是:不一定。
但医学上更看重“持续性”和“组合出现”。比如“浮肿+泡沫尿”“夜尿增多+血压波动”,其提示意义远高于单一症状。
从管理角度看,真正关键是“早筛查、早干预”。对40岁以上人群,尤其有高血压、糖尿病、肥胖、长期高盐饮食、长期服用止痛药史的人,建议每年做一次基础肾脏评估:尿常规、尿白蛋白/肌酐比值、血肌酐、估算肾小球滤过率(eGFR)和血压监测。

一般认为,当eGFR持续低于60ml/min/1.73m²超过3个月,或存在持续蛋白尿,就应按慢性肾脏病规范随访。
日常怎么做,才能把风险压下去?医生常给出这几条“能落地”的建议:
吃盐要控量,别让肾脏“超负荷”
成年人每日食盐建议不超过5克。重口味会加重水钠潴留和血压负担。做饭可用限盐勺,咸菜、腌制品、加工零食尽量减量。
蛋白质不是越多越好,讲究“适量+优质”
普通人群保持平衡饮食即可,已有肾功能异常者应在医生/营养师指导下调整蛋白摄入。可优先选择鱼、蛋、奶、瘦肉和大豆制品,避免盲目高蛋白饮食。

慎用药,尤其止痛药和“偏方草药”
长期或不规范使用某些非甾体抗炎药,可能增加肾损伤风险。任何“长期服用”的药物或保健品,都建议先问医生,别把肾脏当“沉默的代价”。
控制基础病,比“临时补肾”更重要
把血压、血糖、血脂控制在目标范围,是延缓肾病进展的核心。与其追求“神奇食疗”,不如把每天的步行、用药依从性、复查节奏坚持好。
别熬夜、别久坐,给肾脏留恢复时间
规律作息、每周至少150分钟中等强度运动(如快走),对心肾代谢都有实实在在的好处。运动强度以“能说话但不能唱歌”为宜。

肾病可怕的地方,不在于“来得猛”,而在于“来得悄无声息”。当身体已经给出浮肿、泡沫尿、夜尿增多、血压异常、持续乏力这些信号时,最该做的不是焦虑,而是马上检查、规范管理。