前言
在全球范围内,一种无声的“杀手”正悄悄夺走无数生命,已超越癌症,成为威胁人类健康的最大隐患。
过去25年,这种疾病悄然夺走了3900万人的生命,随着人口老龄化的加剧,70岁以上人群的死亡率更是飙升至70%。
那么,这种“无声杀手”究竟是什么,它为何能迅速蔓延并导致如此高的死亡率?在老龄化社会日益严重的今天,人们又该如何防范它带来的隐形威胁?

救命药怎么就断货了
很多人会问,既然问题这么严重,为什么我们不赶紧研发新药呢?
答案残酷而简单:因为“不赚钱”,这听起来很荒谬,但在抗生素领域,驱动现代医药发展的市场经济模型,彻彻底底失灵了。
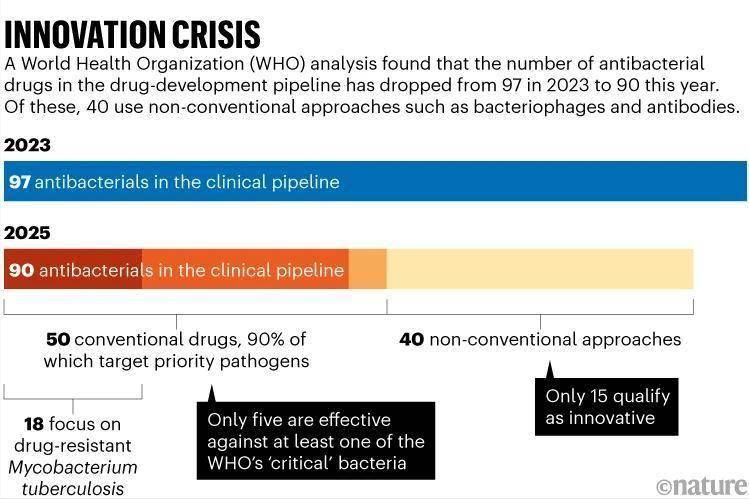
我们先来看看我们的“武器库”有多空虚,目前,全球在研的抗菌药物总数仅有区区90种左右,而且这个数字自去年以来非但没有增加,反而还在减少,更糟的是,在这屈指可数的项目中,真正具备创新性的只有15种。
世界卫生组织(WHO)早就拉了一张清单,上面列出了15种最需要新型药物来对付的耐药菌,并按威胁程度分了三个等级,然而,我们手中能有效对抗那些“关键”优先级病原体的新药,简直是凤毛麟角。
问题的根源,是一个深刻的经济学悖论,大型制药公司,那些拥有最强研发实力的巨头,近年来纷纷撤出了抗生素研发领域。
原因很简单,抗生素用药周期太短了,通常就是几天到几周,不像高血压、糖尿病的药,可以吃一辈子。

更要命的是,一种新型强效抗生素一旦问世,为了延缓耐药性的出现,医生会极其谨慎地使用它,把它当作“最后的手段”雪藏起来。
这种“越好用越不能用”的模式,直接摧毁了它的商业价值,没有销量,就没有回报,也就没有公司愿意投入巨资去进行一场注定亏本的豪赌。
于是,一个尴尬的局面形成了:超过九成的临床前抗菌药物研发,都压在了那些小型企业的肩膀上,这些公司往往资金紧张,技术实力也有限,导致项目失败的风险极高。我们的救命药,就这样卡在了市场的死胡同里。
我们正在亲手喂养怪物
更可悲的是,所谓的“超级细菌”并非天外来客,而是我们人类用自己的行为,亲手“喂养”出来的怪物,从我们的餐桌到病床,现代社会的生产和消费习惯,正在系统性地摧毁我们最后的防线。
你知道我们每年生产的抗生素,都去哪儿了吗?一个惊人的事实是:全球抗菌药物销售额中,高达73%被用于畜牧业,我们对肉类的巨大需求,是背后最强大的推手。

尤其是在亚洲,过去六十年里,肉类产量增长了惊人的15倍,为了在有限的空间里养活更多的禽畜,并防止它们生病,抗生素就像饲料一样被普遍使用,这些药物通过食物链,最终又回到了我们自己身上。
医疗领域的滥用同样触目惊心,一些医生在没有明确细菌感染指征的情况下,就开出抗生素处方,而我们自己,又有多少次因为普通感冒,就主动要求医生开点“消炎药”来求个心安?
更致命的是不规范用药,剂量不足,或者感觉好点了就擅自停药,没有完成整个疗程,这些行为看似无害,实则是在给细菌进行“抗压训练”。
活下来的细菌,会变得更强,它们的后代将继承这种耐药性,从单一耐药,演变成多重耐药,最后成为刀枪不入的“泛耐药菌”。
这些行为累积的恶果已经清晰地显现,以世界卫生组织名单上最危险的一类——革兰氏阴性菌为例,其中的鲍曼不动杆菌,常在医院这种地方传播,能引发致命的肺炎和血液感染,致死率高达42.6%。
在中国部分地区,这种细菌对曾被誉为“最后防线”的碳青霉烯类抗生素,耐药率已经达到了70%到80%的恐怖水平,这意味着,我们手中的王牌武器,对它已经基本无效了。

AI神药能拯救我们吗
在重重困境之中,科技的进步带来了一丝曙光,人工智能(AI)和噬菌体疗法等前沿技术,被寄予厚望,人们期待它们能成为对抗超级细菌的“破局者”。
希望并非虚无缥缈,就在今年1月15日,一款名为Xacduro的新型抗菌药在上海开出了国内首张处方,它的特殊之处在于,这是首个专门针对碳青霉烯类耐药鲍曼不动杆菌的新型药物,它的出现,被视为抗感染治疗进入“精准治疗时代”的一个标志。
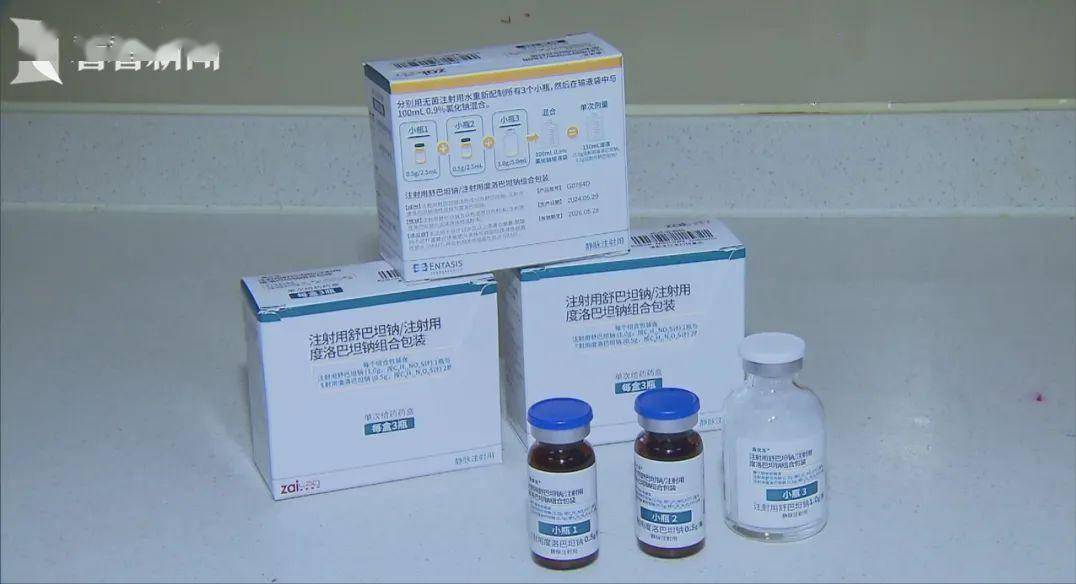
另一个方向是噬菌体疗法,噬菌体是一种专门攻击细菌的病毒,堪称细菌的“天敌”。
中国已经启动了国家级的噬菌体治疗重点研发专项,推动这项技术从基础研究走向临床验证,就在最近,一场噬菌体治疗大会在复旦大学附属中山医院召开,标志着相关研究进入了新的阶段。

然而,这些新技术远非可以高枕无忧的“银弹”,AI设计的药物,如何在实验室里被高效合成出来,本身就是一个技术难题,而且,任何新技术从实验室走向临床,都需要漫长的时间和严苛的验证,我们无法准确预测AI发现的药物何时才能真正用于患者。
噬菌体疗法也面临着独特的挑战,它的优点是高度特异性,一种噬菌体往往只攻击一种特定的细菌。

但这也意味着,治疗可能需要为每个病人“量身定制”,这给监管审批和商业化生产带来了巨大的难题,技术突破,如果不能跨越制度和市场的鸿沟,终究只是镜花水月。
结语
应对抗生素耐药性这场危机,需要一场深刻的社会变革,它远不止是研发几种新药那么简单,而是需要我们重塑药物研发的激励机制,彻底改变我们的生产消费习惯,并建立一个更公平的全球健康治理体系。
行动已经开始,中国已经出台了国家行动计划(2022-2025),系统性地遏制微生物耐药。
专家们也在大声疾呼,需要持续资助从基础生物学到社会行为驱动因素的全链条研究,因为技术本身无法解决所有问题。
我们还必须正视一个严峻的现实:全球范围内的不平等,在许多低收入国家,诊断能力的缺乏和有效药物的可及性差距巨大。
这不仅是一个人道主义问题,更是全球防疫链条上最脆弱的一环,正是这些地方,为耐药菌的滋生和全球传播提供了完美的温床。
这场与超级细菌的竞赛,没有终点线,行动的核心,不仅仅是寻找新的“魔法子弹”,更是修正我们自身那些导致了这场危机的行为模式,重新学习如何与这个星球上的微生物世界智慧地共存。这,或许才是我们唯一的出路。






