一场持续十三年的煎熬,三次手术未能解决的复杂颅内病变,最终在软性神经内镜的微创技术引领下画上句号。

病例回顾:复杂病情的挑战
2025年7月,13岁的小廖因“进行性加重性行走障碍,左侧足外翻,右侧肢体活动不利、抖动”找到北京航空总医院肖庆主任。这本应享受校园生活的年纪,她却已经在病痛折磨中度过了十年之久:3岁时发现右颞蛛网膜囊肿,当地医院行开颅囊肿剥离手术;4岁时囊肿复发增大,又行囊肿-腹腔分流术;9岁时出现分流管感染,不得不行分流管拔除术并植入囊肿储液囊(Ommaya囊)……随后多年,虽然经历了多次手术和抗感染治疗,小廖的病情仍然逐渐加重——脑室系统扩张、右颞囊肿张力不断增加、中线结构移位明显。这不仅影响了她的运动功能(行走障碍、肢体活动不利),也影响了她的生活技能和认知发展。

软性神经内镜:精准微创治疗
入院后,我院神经外四科团队对小廖进行了全面检查,明确诊断为:1.蛛网膜囊肿;2.继发性脑积水;3.颅内感染?4.瘢痕疙瘩;5.脑脊液分流状态;6.脑术后(蛛网膜囊肿);7.小脑扁桃体下疝畸形(Arnold-Chiari综合征);8.由于脑部疾病、损害和功能障碍引起的器质性人格和行为障碍。面对如此复杂的病情,肖庆主任带领团队经过详细讨论,制定了周密的治疗方案。
一期清创:利用软性内镜的灵活性和广视野,一期手术同时完成感染装置取出、脑室系统探查与灌洗。术中,肖庆主任凭借精湛的技术和丰富的经验,通过神经内镜精准探查囊肿腔,发现原囊肿造瘘与脑室颞角贯通,颞角脉络丛稍苍白。随后,团队成功拔除原分流管,将腹腔端分流管连接至脑室引流管,确保引流通畅。术后,脑脊液NGS检查发现腐生葡萄球菌、表皮葡萄球菌感染,这也印证了肖庆主任在门诊的第一判断,团队立即给予万古霉素抗炎治疗,监测脑脊液逐步改善,直至各项指标均达到合格。

二期重建:待感染控制后,及时实施ETV等脑脊液循环通路重建手术,这是避免再次置管、获得长期良好疗效的保障。术中,肖庆主任通过内镜进入脑室,发现脑室壁内欠光滑,透明隔破溃,室间孔向左侧扭曲变形。在三脑室底,团队以双腔球囊穿刺扩张瘘口直径至6mm,松解基底池粘连,并冲洗脑室。
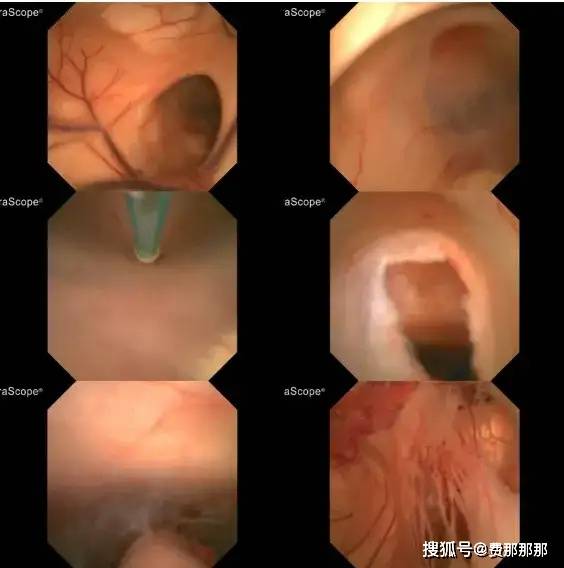
术后,逐步抬高、关闭脑室外引流,一周后小廖表示无任何头痛等症状,最终成功拔除引流管,并做了切口瘢痕去除皮瓣修整术,术后小廖在镜子里看着美观平整的手术切口,难得展露出了自信的笑容。

专家视觉:追求生理性治愈,避免终身依赖
在面对诸如本例中13岁患者所呈现的“蛛网膜囊肿”、“颅内感染”、“异体分流管植入术后”及“继发性脑积水”等多重复杂情况时,传统治疗方案往往陷入“头痛医头、脚痛医脚”的困境,被动且存在局限性。
我院肖庆主任指出,软性神经内镜不仅是一种手术工具,更是一种全新的治疗哲学——从“植入异物分流”转向“重建生理通道”,从“盲目被动”转向“可视精准”。借助其结构的特性,能无死角地抵达三脑室、四脑室、基底池、椎管等关键部位,配合球囊导管扩张、支架植入等技术,能安全、持久地打通循环通路,处理Liliequist膜等深部粘连,这是硬质内镜难以实现的。
软性神经内镜更像是一体化的问题解决平台,实现了 “可视化、精准化、生理化” 的治疗,对于深受脑脊液循环障碍及其并发症困扰的患者,软性神经内镜提供了当前更优、更根本的解决方案。





