27岁的姐姐与25岁的妹妹因反复便血
经肠镜检查
发现全结直肠弥漫着数百枚息肉
为明确病因
姐妹二人慕名来到我院
求诊于结直肠外科八区主任刁德昌主任医师团队
团队迅速研判
把握最佳干预时机
为她们实施保肛根治手术
既彻底清除病灶,又成功保留肛门功能
术后姐妹恢复顺利,重获健康生活
刁德昌强调
规范治疗是应对遗传性息肉病的关键举措
两姐妹的“肠癌宿命”被打破
精准手术重塑新生
”
“我们原本只是因为便血想做肠镜检查,没想到竟发现了这么严重的问题。”姐妹俩因反复便血三个月,在家乡医院检查时,发现胃和结直肠内布满数百枚息肉,其中部分已经发生癌变。
”
令人沉重的是,这个家族背后有一段漫长的“肠癌史”。她们的母亲和外婆都因肠癌早逝,大姐年仅30多岁就被确诊为肠癌晚期……多次的家庭变故让人不禁追问:这难道只是偶然?还是某种深植于基因中的潜在风险?
答案很快揭晓——基因检测结果证实,两人均携带APC基因突变,确诊为家族性腺瘤性息肉病(FAP)。刁德昌表示,这是一种罕见的遗传性疾病,若不干预、及时治疗,几乎所有患者都将发展为结直肠癌。
考虑到姐妹俩年纪轻、癌变早,胃息肉未恶变,十二指肠也未发现息肉,刁德昌为她们制定了一套个体化手术方案,重点兼顾功能保留与风险控制。他强调,手术是唯一有效治愈肿瘤的方式,而成功的关键在于如何在彻底切除病变、保障长期安全和最大限度保留功能之间取得平衡。

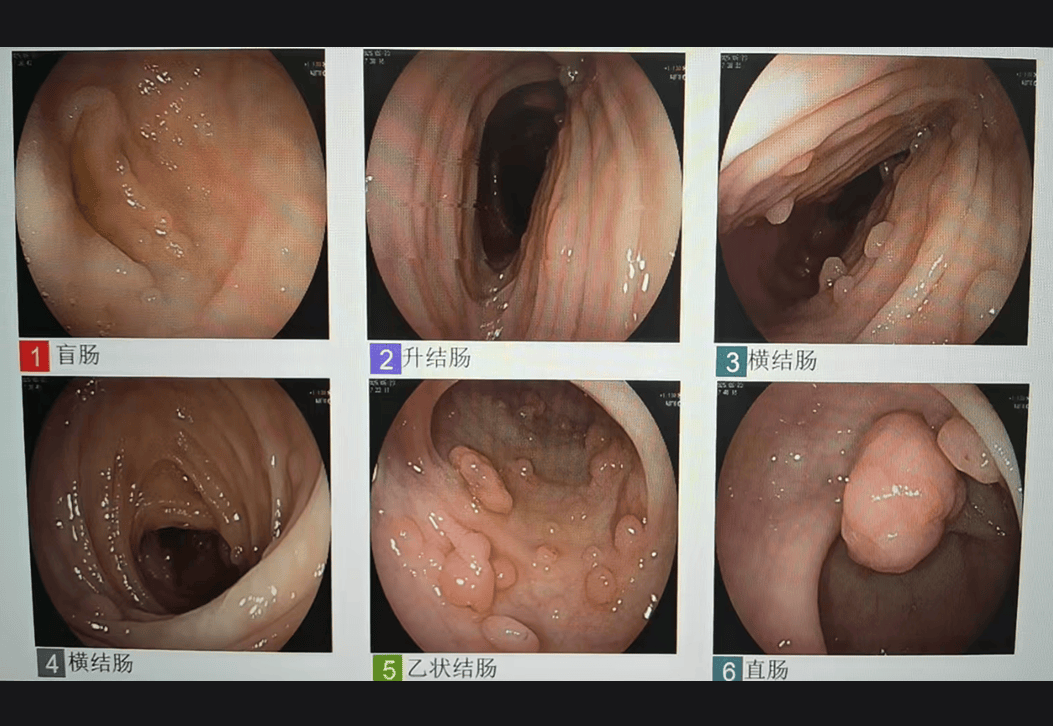
最终,团队为她们施行了“全结肠切除+直肠前切除+回肠储袋肛管吻合术”,在彻底清除高风险结直肠组织的同时,通过构建“储袋”替代直肠储便功能,保留肛门排便通路,避免终身造口,可以极大提升姐妹俩的术后生活质量。尽管该术式操作复杂、术后并发症发生率较高(约在10%至44%之间),但凭借团队规范的操作和丰富的经验,手术顺利完成。
术后一个月,姐妹俩顺利接受了回肠造口还纳手术,成功摆脱“肠癌阴影”。在团队的指导下,她们科学调整饮食和生活方式,排便功能逐渐恢复,情绪和体力明显改善。
”
“现在每天可以正常吃饭、上厕所,回到普通人的生活真好。”妹妹欣慰地说。
”

患者和医生团队留影
如何识别FAP?
这些特征是关键
FAP是一种常染色体显性遗传病,如果父母有一方患病,遗传给子女的几率在50%左右。大多数FAP患者在青少年期开始发病,15岁~25岁青春期开始出现临床症状,30岁左右最明显。这个病的主要特征是患者的结直肠黏膜上会像“雨后春笋”一般,形成“成千上百”枚腺瘤性息肉。如不干预,大部分患者平均在30-45岁前后发展为结直肠癌,且癌变风险高、恶变时间早、进展快、易转移,术后5年生存率低。这也是FAP最凶险的地方。出现以下关键指标,应警惕FAP可能:
※ 大肠内息肉的数量>100枚,无论有无家族史;
※ 大肠内息肉的数量在10~100枚之间,同时伴有明确的FAP家族史;
※ 基因检查发现APC基因的致病性突变。
哪些人需要特别警惕FAP?
家族史相关高危人群:
直系亲属中有FAP患者或家族中有结直肠癌或息肉病史。即便没有确诊为FAP,但家族中存在多人患有结直肠癌或肠道息肉的情况,其他家族成员患FAP的风险也可能增加。因为FAP的主要风险是结直肠癌,这种家族聚集性提示可能存在相关的遗传易感性。
特定症状相关高危人群:
1. 反复出现肠道症状者:长期或反复出现腹痛、腹泻、便血、黏液便等肠道症状的人群需要警惕。这些症状可能是肠道息肉的表现,FAP患者随着息肉的生长,会对肠道黏膜造成刺激和损伤,引起肠道功能紊乱和出血。
2. 大便习惯改变者:例如原本规律的排便习惯突然变成便秘与腹泻交替出现,或者大便变细、变形等,可能是肠道内有占位性病变,如息肉生长导致肠腔狭窄,影响了大便的正常通过。
肠外表现相关高危人群:
1. 出现骨瘤或骨疣者:部分FAP患者可能伴发骨瘤或骨疣,多发生在颌骨、颅骨和长骨。如果发现自己或家族成员有不明原因的骨瘤或骨疣,应警惕FAP的可能。
2. 存在上皮样囊肿者:上皮样囊肿也是FAP常见的肠外表现之一,可出现在皮肤表面,尤其是面部、头皮和四肢。有此类表现的人群,患FAP的风险相对较高。
3. 有牙齿异常者:如先天性缺牙、多生牙、牙瘤等牙齿发育异常情况,在FAP患者中也较为常见。存在这些牙齿问题的人,特别是有家族聚集倾向时,需要进一步排查FAP。
刁德昌强调,FAP重在早诊早治。凡是有属于FAP高危人群的,建议尽早进行基因检测和肠镜筛查,必要时进行预防性手术。
(温馨提示:本文内容仅供科普参考,个体差异可能导致诊疗效果不同,请遵从主治医师的治疗方案。)
本文指导专家

结直肠外科 刁德昌 主任医师
主任医师、博士生导师、博士后导师,中山大学附属第六医院结直肠外科八区主任,医政处副处长、医联体建设办公室主任。
国家癌症中心结直肠癌质控专家,全国青年岗位能手,第八批广东省“千百十人才工程”培养对象,广州市临床高新与重大技术项目首席专家,岭南名医,全国结直肠癌手术视频大赛十连冠,2017年中国临床肿瘤学会“最具潜力青年肿瘤医生”。广州市临床高新与重大技术项目首席专家。兼任《中华胃肠外科杂志》《中华结直肠疾病杂志电子版》《中国全科医学》《结直肠肛门外科》等杂志审稿专家。
学术任职:
世界中医药联合会整合肿瘤分会副会长;
中国医院协会应用技术委员会MDT胃肠肿瘤组副组长;
中国医师协会外科分会结直肠外科委员会委员;
中国抗癌协会大肠癌专委会委员;
美国胃肠内镜外科医师学会委员(SAGES);
广东省精准医学应用学会胃肠肿瘤中西结合专委会主任委员;
广东省医学会加速康复外科分会副主任委员;
广东省医学会外科分会结直肠外科学组副组长;
广东省医师协会结直肠外科青年委员会副主任委员。
医疗专长:
擅长结直肠癌、胃癌、腹膜后肿瘤的手术治疗和综合治疗。专注于结直肠癌淋巴转移规律和结直肠手术膜解剖研究,证明右半结肠癌淋巴转移是以肠系膜上静脉/上动脉轴线途径,而非单纯的肠系膜上静脉,从而提出了动脉导向淋巴清扫右半结肠癌根治术,并对该手术的安全性、有效性进行了系列研究。该研究数据被多个专家共识所引用,并受邀到美国SAGES年会、美国ASCRS年会、韩国国际肿瘤外科年会、俄罗斯国际结直肠外科年会等国际大会作报告。在结直肠手术膜解剖研究领域,首次从组织学、胚胎学层面对肠系膜发育、筋膜融合过程和规律进行了系统研究,颠覆了传统解剖认知,证明了结直肠癌手术中存在两个来源不同的间隙,并初步探讨了其发生机制,为手术的精准化、无血化提供解剖学基础。同时,在腹膜后巨大肿瘤外科治疗领域进行了深入研究,提出“近室间隔切除”的理念,有效提高患者的手术效果。
出诊时间:周四下午
感谢王华摄对本文的支持
责任编辑:刘山青、陈子滢
初审:戴希安
审核:乐虞莹、简文杨
终审:李文敏
审定发布:李汉荣
内容来源:中山六院