凌晨五点,老周又醒了。不是被闹钟叫醒的,是被尿意“拽”醒的。最近这一个月,他几乎每晚都要起夜三四次,白天也总觉得尿急、尿多,马桶里的泡沫还特别多,半天不散。他安慰自己:“年纪大了都这样,忍忍就过去了。”
直到复诊那天,医生看着化验单皱了眉:尿白蛋白升高、肌酐也在往上走。医生一句话让他背后发凉:“这不是单纯尿频,可能是糖尿病肾病在进展,再拖下去,真有可能走到尿毒症那一步。”

很多糖尿病友以为,肾脏出问题一定会腰痛、浮肿、乏力,等有明显不舒服再看也不迟。可现实恰恰相反:糖尿病肾损伤早期往往“静悄悄”,最早出现的线索,常常就在上厕所这件小事里。
先说结论:尿频、夜尿增多、泡沫尿、尿量明显变化,在糖尿病患者中都不能轻视。它们不一定都代表肾衰竭,但可能是肾脏受损、血糖失控或泌尿系统并发问题的“报警信号”。
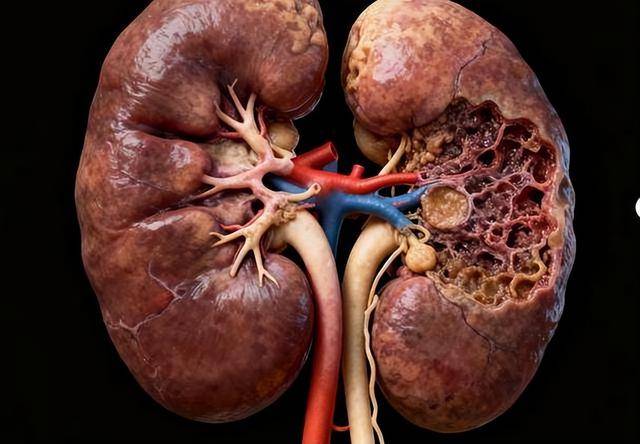
长期高血糖会损伤肾小球微血管。你可以把肾小球理解为“精密滤网”,血糖长期高,就像让滤网一直泡在高糖“黏液”里,网眼会逐渐变形、漏蛋白。早期可能只表现为微量白蛋白尿,人却几乎没感觉。等到肌酐明显升高,往往已经不是最早期。

临床上,糖尿病肾病是糖尿病常见慢性并发症之一,约有30%~40%糖尿病患者会出现不同程度肾损害风险。更关键的是,很多人不是不知道风险,而是忽视了最早的身体提示。
出现这些“如厕信号”,建议尽快就诊检查
夜尿明显增多:如果你近期频繁夜起,尤其从原来0~1次变成2次及以上,持续数周,不要只归因于“喝水多”或“年龄大”。糖尿病患者夜尿增多,可能和渗透性利尿(血糖高)、肾浓缩功能下降、前列腺问题等有关,需要鉴别。
泡沫尿增多且不易消散:偶尔尿急导致冲击力大,出现短暂泡沫很常见。但若泡沫细密、持久,反复出现,要警惕蛋白尿可能。蛋白尿是糖尿病肾损伤的重要线索之一。

尿量突然明显变化:短期内尿量突然增多或减少,都值得关注。尤其是在血糖波动大、感染、脱水或用药调整后出现变化,更应尽早复查肾功能与尿检。
合并水肿、乏力、食欲差:这通常不是“普通上火”或“最近太累”。当如厕异常和这些症状一起出现时,说明问题可能已不止早期阶段,拖延风险更高。
别等“尿毒症”才重视:现在就能做的3件事
把血糖控制在目标范围内:这是延缓肾损伤的核心。常见管理目标需个体化,但多数患者都应重视空腹血糖、餐后血糖和HbA1c的长期达标。血糖稳,肾小球受损速度才会慢下来。
固定做这几项检查:糖尿病友建议按医嘱定期筛查,尿白蛋白/肌酐比值(UACR);血肌酐、估算肾小球滤过率(eGFR);常规尿检、血压监测。很多人就是靠体检发现“微量白蛋白尿”,在无症状阶段把病情拦住了。
药物和生活方式“双管理”:规范服药,不擅自停药换药。部分降糖药(如SGLT2抑制剂)在合适人群中有肾脏保护获益,但必须由医生评估。
同时做好基础生活干预:控盐、控总热量、合理蛋白摄入;戒烟限酒;每周规律运动;控制血压、血脂、体重。这些看似“老生常谈”,却是降低肾衰进展风险的关键。

本文为健康知识科普,结合权威资料和个人观点撰写,部分情节为方便表达和阅读理解进行了适当虚构与润色,内容仅供参考,不能替代医生诊断。如感不适,请及时就医。收藏以备不时之需,转发给你关心的人!
参考资料:
《国家基层糖尿病防治管理指南(2022)》
《中国糖尿病肾脏疾病防治临床指南》
《慢性肾脏病筛查诊断及防治指南》
《中国高血压防治指南(2018年修订版)》
《中国血脂管理指南(2023)》