门诊里常能听到这样一句话:“血糖高一点没关系,没什么感觉。”可问题恰恰在这里。糖尿病真正可怕的,并不是一时的血糖数字,而是多年高血糖对血管和器官的慢性侵蚀。肾脏就是最容易被波及的目标之一。
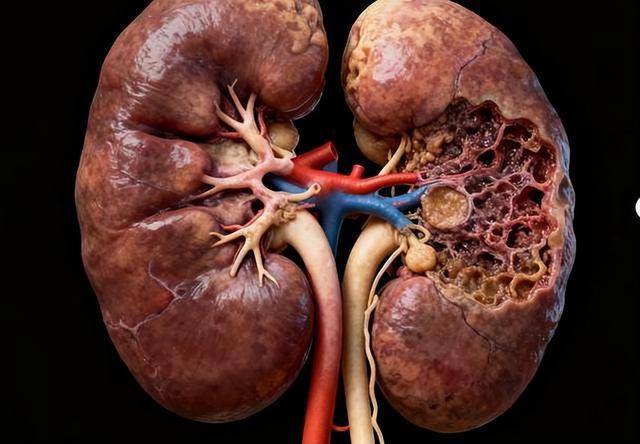
糖尿病肾病是慢性肾衰竭的首要原因之一,很多人等到浮肿明显、肌酐升高,才意识到问题已经不轻。肾脏平时安静工作,每天过滤一百多升原尿,把代谢废物排出体外。长期高血糖状态下,肾小球毛细血管内压力升高,基底膜增厚,滤过屏障受损。
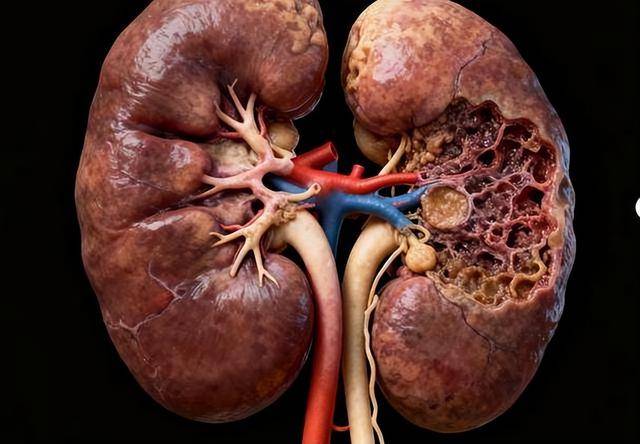
这个过程往往持续多年,没有明显疼痛。可一旦进入不可逆阶段,肾功能下降速度可能超出想象。若出现某些反复信号,往往提示肾脏已经受到实质性损害。有一种变化很容易被忽略,就是尿液的异常。泡沫多并不一定代表问题,可持续存在且不易消散的泡沫尿,往往与蛋白尿有关。
蛋白质本不应大量出现在尿液中,若肾小球滤过膜受损,白蛋白会漏出。医学上将尿白蛋白与肌酐比值升高视为早期肾损伤的重要指标。研究数据显示,糖尿病患者中约三成在病程十年以上会出现不同程度的蛋白尿。
泡沫若长期存在,应做尿常规和尿微量白蛋白检测,而不是简单多喝水了事。再说浮肿。很多人认为浮肿只是水喝多。下肢、眼睑反复出现凹陷性水肿,提示体内水钠潴留。肾脏调节体液平衡,一旦滤过率下降,钠水排出减少,液体就会滞留在组织间隙。
早期可能只在早晨眼皮微肿,傍晚小腿发紧,随着时间推移,浮肿范围扩大。若伴随体重在短时间内增加一到两公斤,更需要警惕。还有一个常见却被误解的表现,就是夜尿次数增加。上了年纪夜尿多很常见,不过糖尿病肾损伤引起的夜尿,往往与肾浓缩功能下降有关。
正常肾脏夜间会减少尿量,若肾小管受损,浓缩能力下降,夜间排尿反而增多。频繁起夜影响睡眠,也会加重疲劳。若夜尿次数超过两次且持续存在,应做肾功能检查。乏力和食欲减退也不能忽视。很多糖尿病患者觉得累是血糖波动导致。
确实如此,但肾功能下降后,代谢废物在体内蓄积,会引发尿毒症前期症状。表现为持续乏力、恶心、口中有异味。血肌酐和尿素氮升高时,身体已经在承受负担。根据慢性肾脏病流行病学调查,糖尿病患者慢性肾脏病患病率接近百分之二十。这个比例并不低。

血压变化同样关键。很多人只关注血糖,忽略血压。肾脏和血压调节密切相关,血压突然难以控制,可能与肾功能恶化有关。肾素-血管紧张素系统被激活后,血压上升形成恶性循环。研究表明,将血压控制在一百三十毫米汞柱以下,可显著延缓糖尿病肾病进展。
再多说一点数据。成人糖尿病患病率已超过百分之十,患者人数超过一亿。长期随访资料显示,病程超过十五年的患者中,发生肾功能不全的比例明显上升。早期筛查和干预,可将肾功能恶化速度降低三成以上。这并非理论,而是大量临床研究得出的结论。
很多人对肾衰竭三个字感到恐惧。肾衰竭并非突然降临,它通常经历微量白蛋白尿期、显性蛋白尿期、肾功能减退期,最终进入终末期。若在前两个阶段及时调整血糖、血压、血脂,并使用保护肾脏的药物,病程可以明显延缓。关键在于不要等到症状严重才行动。
生活中有一些小细节可以自查。尿液颜色是否改变,排尿次数是否增加,体重是否无明显原因上升,双腿是否按压后凹陷不易恢复。这些看似琐碎的变化,往往比单一血糖数字更能提示肾脏状况。当然,自查不能替代专业检查,定期做肾功能和尿蛋白检测,是管理糖尿病的基础环节。
不少糖尿病患者控制血糖时只盯着空腹值,却忽略糖化血红蛋白。长期血糖控制不佳,微血管损伤更严重。保持糖化血红蛋白在合理范围内,是预防肾病进展的重要目标。饮食、运动、药物都需要配合。单靠一种方法,很难稳定。
肾脏没有痛觉神经,等到疼痛出现,多半已经合并其他问题。真正有意义的,是在无声阶段发现异常。若反复出现蛋白尿、浮肿、夜尿增多、持续乏力、血压难控,应尽早就医评估。拖延只会让肾小球硬化范围扩大。
回到最初的提醒,糖尿病并不可怕,可怕的是对并发症的忽视。肾衰竭不是一夜之间形成,它往往在多年高血糖中悄然推进。识别早期信号,及时干预,是保护肾脏的关键。身体给出的提示不会大声喊叫,却足够明确。多一分留意,少一分风险。
参考文献:
[1]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2020年版)[J].中华糖尿病杂志,2021,13(4):315-409.
[2]中华医学会肾脏病学分会.中国慢性肾脏病诊疗指南[J].中华肾脏病杂志,2017,33(9):705-720.
[3]Zhang L,Long J,Jiang W,et al.中国慢性肾脏病流行病学调查[J].中华内科杂志,2012,51(7):510-515.
[4]王海燕.糖尿病肾病研究进展[J].中华内科杂志,2018,57(1):5-8.




