一提到尿频,很多人第一时间想到的是“尿路感染”或“膀胱过度活动症”,却忽略了可能是支撑膀胱、尿道等器官的“地基”——“盆底肌”的问题。
盆底肌筋膜疼痛综合征(MPPS) 是慢性盆腔疼痛的原因之一,以盆底肌出现局部痉挛、疼痛结节和触发点为特征。


盆底肌像一个“吊床”或“蹦床”,承托着膀胱、尿道、子宫等盆腔器官。当这块肌肉群因为各种原因变得过度紧张、痉挛、无法放松时,就会导致以下情况:
01
直接压迫尿道
紧张的肌肉挤压尿道,导致膀胱即使只有少量尿液,也会产生强烈的排尿信号,从而引起尿频、尿急。
02
影响膀胱正常充盈
肌肉痉挛会干扰膀胱壁的放松,使其无法有效储存尿液。
03
产生“ Trigger Points ”(激痛点)
在紧张的肌肉纤维中形成的敏感结节,按压时不仅局部剧痛,还会引发远处的牵涉痛(如尿道、阴道、下腹、腰部疼痛)和尿频尿急症状。
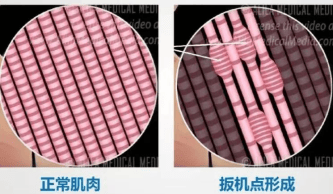
除了尿频、尿急,盆底肌筋膜疼痛综合征通常还伴随以下一系列症状:
01
排尿或排便困难:感觉需要用力才能排出,尿流细弱、中断。
02
盆腔疼痛:下腹部、会阴部、阴道内、直肠区域的慢性疼痛、坠胀感或烧灼感。
03
性交痛:深部性交痛是典型症状之一。
04
长期便秘或里急后重感。
05
腰痛、臀部疼痛,尤其是久坐后加重。
常见病因:为什么盆底肌会“痉挛”?
· 长期不良习惯:慢性便秘用力、长期憋尿、不正确姿势的核心肌群锻炼(如过度收腹、错误练腹肌)。
· 心理情绪因素:长期焦虑、紧张、压力大,会导致全身肌肉(包括盆底肌)处于“备战”紧张状态。
· 创伤性事件:妊娠与分娩、盆腔手术史。
· 代偿性紧张:为了弥补腹部力量薄弱或腰椎、髋关节的问题,盆底肌会不自觉地“过度工作”。
· 其他疼痛刺激:如子宫内膜异位症、间质性膀胱炎等慢性盆腔疼痛疾病,会引发盆底肌的保护性痉挛。
如何诊断与鉴别?
01
详细问诊和体格检查:
医生会进行详细的盆腔检查,用手指触诊盆底肌肉,评估其张力、压痛点和是否存在激痛点。这是诊断的金标准之一。
02
辅助检查:
可能进行尿常规、泌尿系B超、尿流率+残余尿测定等,主要目的是排除其他疾病,如感染、结石、肿瘤等。
03
盆底表面肌电评估:
可以客观地测量盆底肌在静息、收缩和放松时的电活动,判断其是否处于过度活跃(高张力)状态。
04
治疗方向:
核心是“放松”,而非“加强”——这是最关键的一点! 传统的“凯格尔运动”是收缩训练,针对的是肌力松弛(如压力性尿失禁),而对于该病症,首要任务是学会放松。
· 盆底肌物理治疗/康复:这是一线治疗方法。在专业治疗师指导下,学习感知并放松盆底肌,结合腹式呼吸、拉伸运动等。
· 手法治疗:治疗师通过手法按摩、按压激痛点,帮助缓解肌肉痉挛和疼痛。
· 生物反馈治疗:通过可视化的图像或声音,帮助患者学会控制并放松盆底肌。
· 电刺激、磁刺激及盆底射频治疗:缓解肌肉痉挛,促进盆底肌肉血液循环。
· 药物治疗:在医生指导下,可能会使用肌肉松弛剂、镇痛药或低剂量的抗焦虑药物来辅助缓解症状。
· 心理疏导与压力管理:学习应对焦虑和压力的技巧,如正念、冥想等。
· 生活方式调整:避免久坐、改善排便习惯、避免过度负重、进行温和的瑜伽或拉伸运动(如婴儿式、快乐婴儿式)。
总之,将尿频与盆底肌功能状态联系起来,是现代盆底医学一个非常重要的视角,找到根本原因,才能进行对因治疗,从而真正解决问题。
如果您或您关心的女性朋友有长期尿频,并伴有上述疼痛症状,且反复尿检无异常,常规治疗效果不佳时,请务必考虑盆底肌筋膜疼痛综合征的可能性。就医时,可以主动向医生描述:“我怀疑我的尿频可能与盆底肌紧张有关,能不能帮我评估一下盆底肌的张力?” 这能帮助医生更快地锁定正确方向。
地址:山东大学齐鲁医院德州医院新湖院区门诊三楼 盆底康复工作室

供稿:产科 杨娜
编校:赵翠平
审核:王晓亮 高洁