
出品 | 搜狐健康
作者 | 北京积水潭医院心血管内科
编辑 | 原野
“以前透析时总胸闷得喘不上气,现在手术完,透析顺利,胸口也敞亮了,真是把我从‘鬼门关’拉回来了!”
在北京积水潭医院CCU病房,刚脱离危险的透析患者陈大叔为医护团队竖起大拇指,言语间满是重获新生的感激。
当尿毒症透析患者遇上冠心病,生命就像套上了“双重枷锁”。既要靠动静脉瘘、血滤置管维持透析,守住“生存线”;同时又要打通堵塞的冠脉血管,保住“供血泵”。面对这一高难度诊疗挑战,北京积水潭医院心血管内科、心脏大血管外科、肾内科、重症医学科与护理团队协同作战,成功为越来越多这样的患者实现了“双重守护”。
血管钙化90%的陈大叔成功闯过生死关
58岁的陈大叔依靠左上肢动静脉瘘透析了5年,7个月前因急性心梗,被送至北京积水潭医院。心血管内科主任刘巍带领团队为其植入2枚冠脉支架。本以为可安稳度日,不料3周前胸闷症状突然加剧,平躺时胸口仿佛压着巨石,于是紧急入院就诊。
陈大叔的冠脉造影结果令人揪心。其血管钙化主干狭窄程度达90%,血管壁钙化如“陈年老茧”,二次介入手术风险极高,需要通过搭桥手术彻底打通血供。团队立即联系心脏大血管外科进行会诊。
心脏大血管外科主任李庆经全面评估后明确,患者血管病变范围广,正中大切口冠状动脉旁路移植术(CABG)是最优选择,可一次性解决多支血管狭窄问题。考虑到透析患者凝血功能较差,术中须严格控制出血,同时要全力保护患者的动静脉瘘。
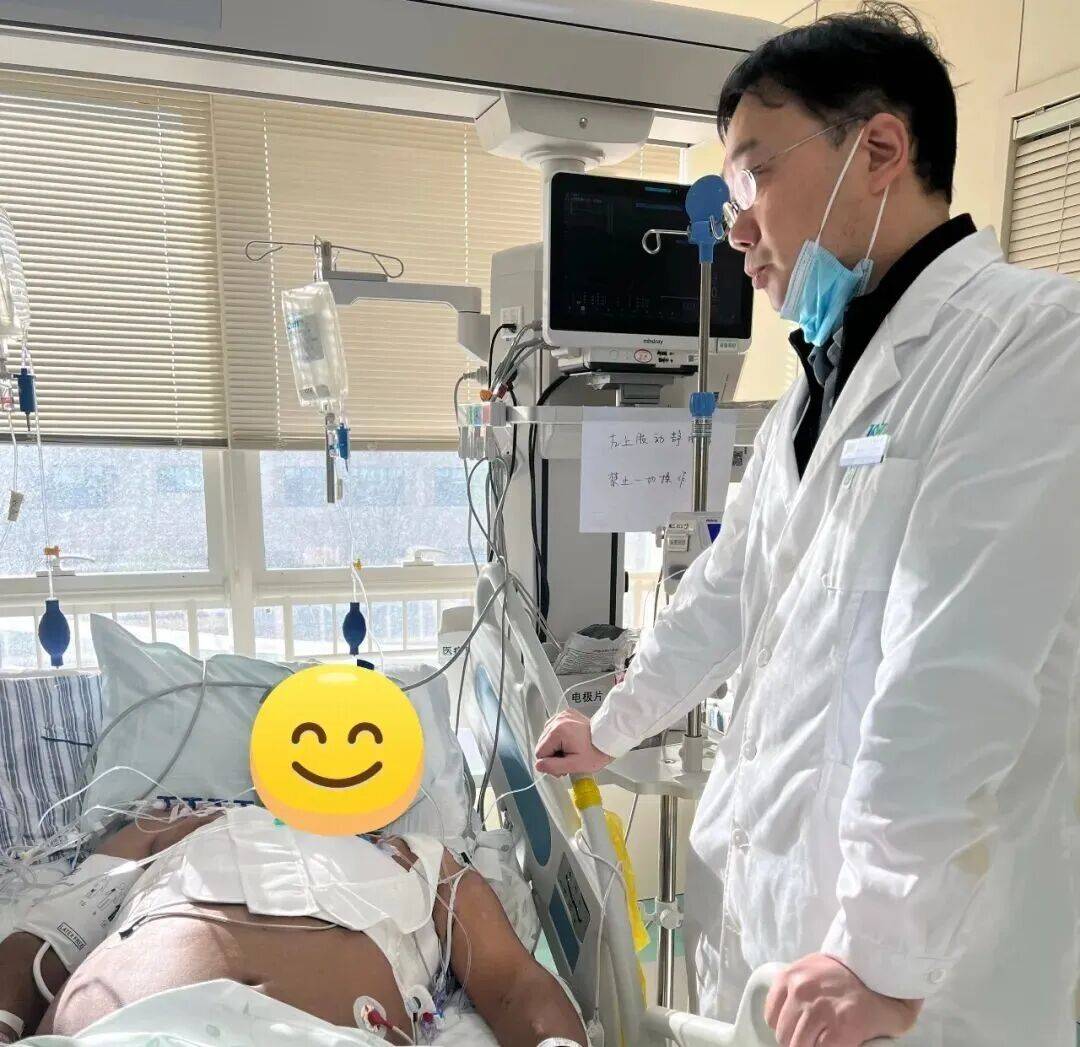 图说 / 北京积水潭医院心脏大血管外科主任李庆与患者沟通治疗方案
图说 / 北京积水潭医院心脏大血管外科主任李庆与患者沟通治疗方案
手术当天,李庆带领团队精准完成血管吻合操作。术后患者转入重症监护室,团队制定并把控治疗方案,“血压需保持稳定,升压药剂量每15分钟微调一次;透析脱水量必须精准把控,避免加重心脏负担。”
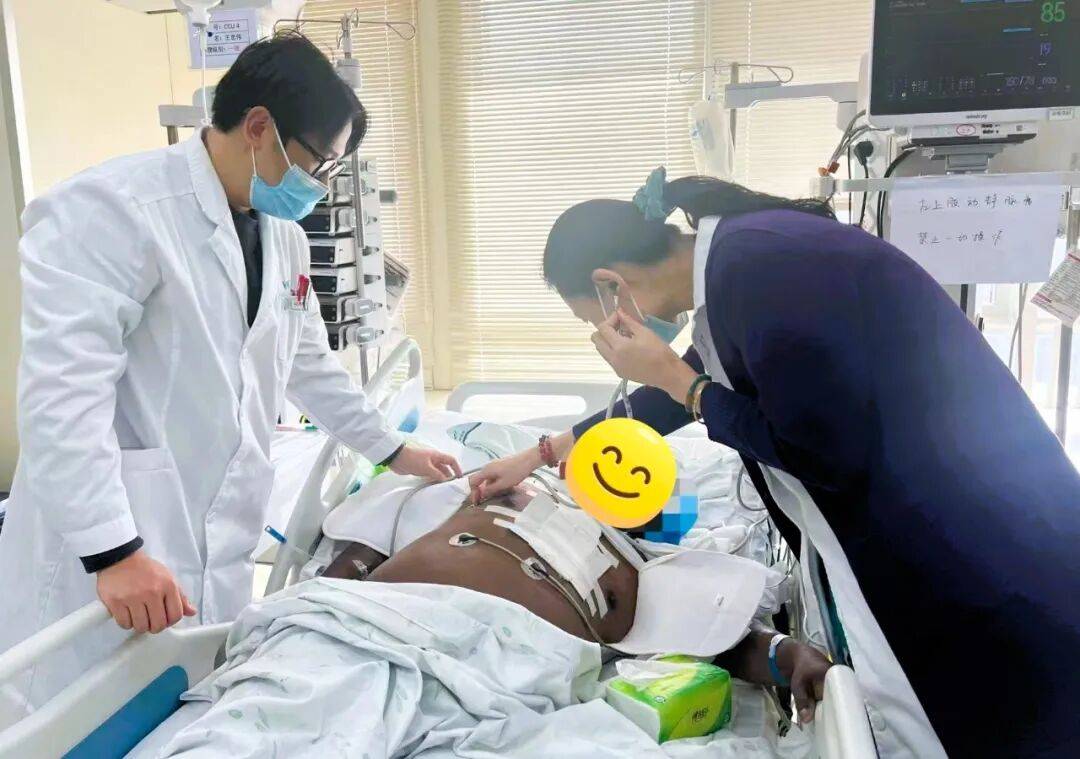 图说 / 北京积水潭医院心脏大血管外科副主任杨毅查看患者术后恢复情况
图说 / 北京积水潭医院心脏大血管外科副主任杨毅查看患者术后恢复情况
护理团队的保障工作在术前便已全面铺开。陈大叔长期受睡眠呼吸暂停困扰,平躺时易憋醒,护理人员手把手教患者缩唇呼吸法,帮助他打牢手术基础。术后返回CCU,护理人员第一时间为其连接无创呼吸机;针对术后腹胀难题,采用低压灌肠方式缓解不适;同时每小时用空心掌拍背体疗,引导其“深吸后用力咳”,及时排出气道分泌物。
目前,陈大叔透析时呼吸平稳,胸闷症状彻底消失,睡眠呼吸暂停情况也得到明显改善。
透析患者王阿姨的小切口搭桥
69岁的王阿姨身体基础条件较弱,透析仅2个月,携带半永久血滤置管,同时合并高血压、糖尿病,平时爬一层楼梯都需停歇三次。近日,因“不稳定型心绞痛”紧急入院。
刘巍团队为其完成冠脉造影,显示冠脉狭窄情况严重。考虑到患者身体耐受度差,传统大切口手术风险过高,心血管内科与心脏大血管外科经反复评估论证,最终决定,为患者实施4-5cm左胸小切口CABG。
“这个切口长度仅比成人拇指略长,对胸廓损伤极小,术后疼痛可减轻60%以上,且不会影响呼吸功能,特别适合这类弱体质患者。”杨毅详细解释,打消了家属的焦虑。
王阿姨术前因担心手术风险,情绪十分紧张,攥着床单坦言“怕下不了手术台”。护理人员见状,蹲在床边为其播放同类患者的康复视频,缓解其心理压力;同时根据患者情况制定“定制化术前准备”。
手术顺利完成后,护理人员严格按照医生要求调整护理方式,用空心掌由下向上轻轻拍背,配合体位引流。得益于小切口手术的微创优势,王阿姨术后第二天便能自主咳痰,康复进程十分顺利。
 图说 / 王阿姨术后恢复良好
图说 / 王阿姨术后恢复良好
旋磨破钙化,打通姜先生的闭塞心脉
最近入院的姜先生,冠脉造影结果显示病情“危机四伏”。前降支(LAD)近中段钙化狭窄60%-70%;回旋支(LCX)中段钙化狭窄95%;右冠脉(RCA)近段慢性完全闭塞(CTO),全程弥漫钙化。更棘手的是,患者需规律透析,给手术操作与术后管理增添了额外挑战。
针对姜先生的复杂病情,刘巍团队制定分步治疗方案,以技术组合破解高难病变。入院第二天,医生团队针对RCA-CTO病变,为患者进行了第一次手术。团队换用强效导引导管,精准选择导丝通过闭塞段,再用旋磨头打磨坚硬钙化斑块,随后配合球囊扩张与支架植入操作。术后腔内超声(IVUS)及造影显示,支架贴壁良好,血流恢复至TIMI3级(最佳水平)。
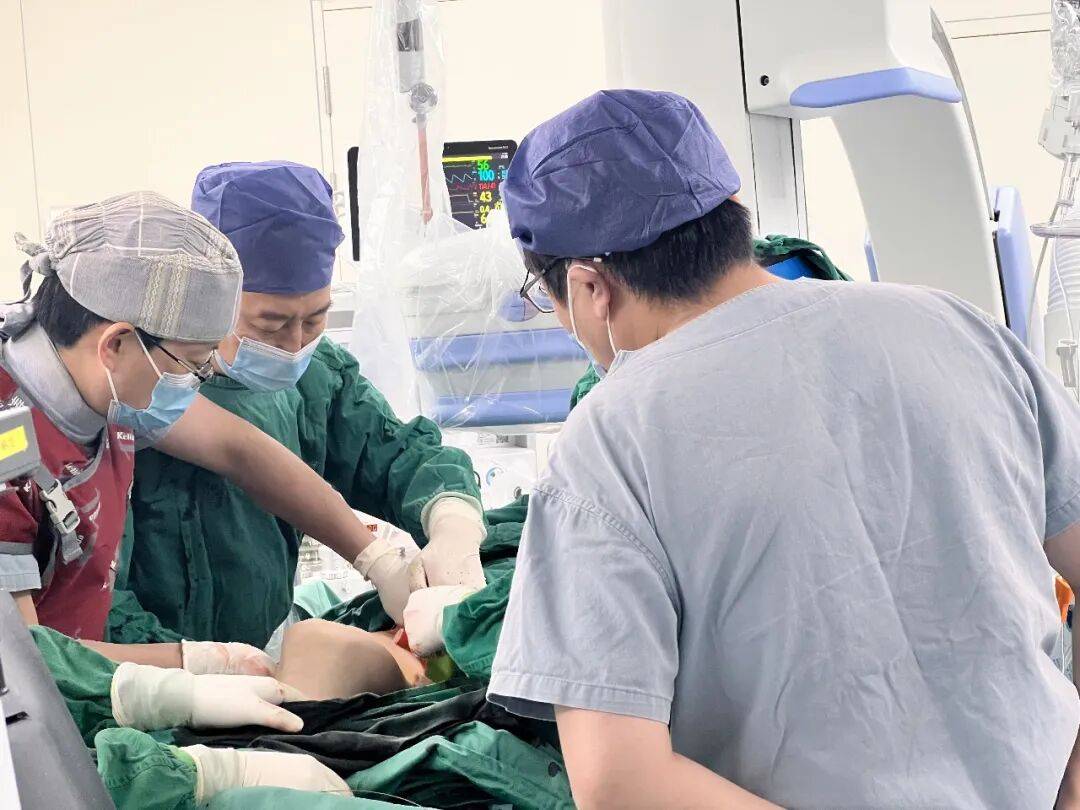 图说 / 北京积水潭医院心血管内科主任刘巍团队为患者进行第一次手术
图说 / 北京积水潭医院心血管内科主任刘巍团队为患者进行第一次手术
一周后,医生团队借助腔内超声明确回旋支全程钙化细节,通过预扩张球囊、切割球囊预处理后,植入药物球囊。术后显示,无夹层血栓,血流完全恢复。
 图说 / 团队为患者进行第二次手术
图说 / 团队为患者进行第二次手术
两次手术均顺利完成。团队联合肾内科密切协作,保障了患者规律透析,目前患者术后恢复平稳。
随着学科建设的不断完善,医疗水平持续提升,越来越多陷入“透析+冠心病”双重困境的患者在北京积水潭医院多学科团队协作诊疗中重获新生。医护团队以介入导管的精准操作,手术治疗的精湛技术和护理人员的人文关怀,凝聚成守护生命的强大力量,助力患者重拾“踏实透析、安心生活”的信心与希望。





