韩雪松 贾一新
据媒体报道,某地一知名主持人罹患肺动脉高压,与病魔斗争十余年于近日离世。这个相对陌生的疾病名称,引起了人们的广泛关注。随着近年来检出率上升,肺动脉高压已不再被视为罕见病,而是一种致死率极高的慢性疾病。那么,肺动脉高压与高血压有何区别?它为什么被称为“心肺系统的癌症”?这种在早期易被误认为是亚健康的疾病,该怎样防治?

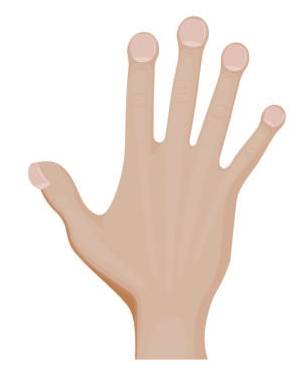
“杵状指”示意图
肺动脉高压并非罕见病
肺动脉高压(PAH)并非传统认知中的高血压。高血压表现为全身动脉压力升高。而肺动脉高压是肺血管床(指肺动脉、毛细血管网及肺静脉共同构成的血管网络,是肺部血液循环的核心)结构和(或)功能改变,导致肺动脉压力异常增高,相当于肺血管系统长期承受“高压锅”般的压力负荷。这种异常压力迫使右心室以超常功率泵血,最终导致右心室肥厚、扩张直至衰竭,这一过程如同“水泵长期超负荷运转后彻底损毁”。
十几年前,肺动脉高压曾因诊断手段匮乏被贴上“罕见绝症”的标签,被视为进展迅速、预后极差的致命疾病。如今,得益于三大医学技术的突破,极大地改善了高患病与高漏诊并存的现状。一是心脏超声的普及:床旁超声可通过三尖瓣反流速度估算肺动脉压,成为筛查的“第一道关卡”;二是右心导管检查下沉:作为诊断的金标准,这项技术已从省级医院延伸到部分市级中心;三是诊断标准迭代:2022年,ESC(欧洲心脏病学会)指南将静息肺动脉平均压≥20mmHg(原标准25mmHg)纳入诊断,让更多早期患者被成功识别。
全球流行病学数据显示,约1%的成年人患有不同程度的肺动脉高压,而65岁以上人群的患病率高达10%。以此估算,中国肺动脉高压患者或超过1400万。
2001年,首个肺动脉高压靶向药波生坦问世,至今全球已有十余种靶向药获批。在配合规范化管理的基础上,肺动脉高压已从过去的“绝症”转变为可治疗、需长期管理的慢性疾病。不少患者的病情得以控制,生存期显著延长,疾病管理模式转向“可干预的慢性病”。
出现“蓝嘴唇”需格外留意
肺动脉高压具有隐匿进展的特点。发病早期往往缺乏明显的自觉症状,即便已导致右心室肥厚和慢性高压型肺源性心脏病,患者也可能没有显著不适。随着病情进展,患者的症状会逐渐加重,包括气急、乏力、呼吸困难、咯血、心悸和声音嘶哑等。
从临床经验来看,应高度警惕以下3种症状。
1.活动后呼吸困难 通常这是最早出现的症状,比如,表现为“爬两层楼就喘不过气”“平地走路都气短”等。随着病情进展,这种气短感也可能在休息时出现。
2.胸痛与晕厥 病情发展导致右心室肥厚,会使心肌供血相对不足,引发类似心绞痛的压榨感;而脑供血骤降导致的晕厥,往往是病情进入终末期的信号。
3.出现“蓝嘴唇”与“杵状指” 肺动脉高压会影响血液通过肺部的正常氧合过程,当血氧饱和度明显下降时,嘴唇、甲床会呈现紫蓝色。手指因长期缺氧会出现末端增生膨大,形如鼓槌。
此外,由于肺动脉高压的症状表现多样,患者还可能出现脉搏加快或心悸,踝关节、腿部和腹部肿胀,以及体重减轻、脱发、月经不规则或停经等。
尤其需要注意的是,肺动脉高压的早期症状常与日常疲劳高度重叠,常被误以为是亚健康的表现,因而不受重视,导致大部分患者确诊时已是中晚期。
患有结缔组织病(如系统性红斑狼疮、硬皮病)、先天性心脏病、门静脉高压、HIV感染等,有药物/毒物接触史(如某些减肥药、精神类药物安非他命),有肺动脉高压家族史等,均为肺动脉高压的诱发因素。
专家特别提醒,妊娠期血容量增加、心输出量骤升,会使肺动脉高压患者的死亡率飙升。欧洲心脏病学会明确警示:肺动脉高压患者妊娠等同于“拿生命赌博”,需采用高效避孕。在《中国肺动脉高压诊断与治疗指南(2021版)》中,同样推荐处于育龄期的肺动脉高压女性患者避孕。
被称作“心肺系统的癌症”
肺动脉高压在临床上被称为“心肺系统的癌症”,其病情的复杂性和治疗的难度可见一斑。除了前文提到的病情进展隐匿,不易察觉之外,还有几个方面的原因。
致死率与恶性肿瘤比肩 未经治疗的肺动脉高压患者平均生存期仅2-3年,与晚期肝癌、胰腺癌相似。2019年美国胸科学会(ATS)的数据显示,肺动脉高压导致的右心衰竭死亡率占所有心血管死亡的1.2%,且死亡过程往往伴随严重缺氧和器官衰竭,晚期患者需24小时高流量吸氧,但仍然无法缓解紫绀(血液中还原血红蛋白增多使皮肤和黏膜呈青紫色改变),生存质量堪比终末期癌症患者。
类似“带瘤生存”的治疗困局 肺动脉高压的核心难题在于肺血管的“不可逆重塑”——血管平滑肌细胞异常增殖、管腔纤维化狭窄,如同水管被水泥逐步堵塞。现有药物虽能扩张血管、延缓细胞异常增殖,但无法逆转已形成的器质性损伤。以内皮素受体拮抗剂为例,其作用类似给拥堵的血管开临时车道,但无法清除已经沉积的“路面障碍”。这种“控制而非根治”的模式,与癌症治疗中的“靶向维持治疗”高度相似。
对生活质量有严重影响 肺动脉高压患者的6分钟步行距离常<300米(正常>450米),有的患者从卧室走到厨房就需休息。患者的活动耐力显著下降,日常活动受限,长期处于缺氧状态,生活质量极低,焦虑的发生率也会显著升高,整体生活状态类似癌症患者。
另外,肺动脉高压与一些疾病容易混淆,要注意鉴别。
普通心血管疾病 如冠心病、高血压性心脏病主要影响的是左心系统,症状包括典型心绞痛(胸骨后压榨痛)、左心衰表现(夜间阵发性呼吸困难、咳粉红泡沫痰)。患者可通过冠脉造影、心肌酶谱等检查明确病情。
严重慢性肺部疾病 如慢性阻塞性肺疾病、肺纤维化可因缺氧导致肺动脉高压(继发性肺动脉高压)。患者有明确慢性咳嗽、咳痰、呼吸困难等病史,需通过肺功能、胸部CT等明确基础肺病及缺氧程度,优先治疗肺病和纠正缺氧。
系统性红斑狼疮等结缔组织病 这类疾病本身可引起多系统损害,如皮疹、关节炎、肾损害等。系统性红斑狼疮患者是肺动脉高压的高危人群,通常先有蝶形红斑、关节畸形、关节痛、蛋白尿、皮疹等风湿免疫病表现。
不过,肺动脉高压患者的确常同时存在其他疾病,需通过右心导管检查(测定肺血管阻力)明确是“原发性”还是“继发性”。
多手段防治肺动脉高压
在预防上,肺动脉高压首先要远离风险源。药物警戒:避免使用成分不明的“减肥药”;使用某些化疗药要做好监测,因其有可能诱发肺动脉高压。职业防护:油漆工、煤矿工人等需定期监测肺功能,因长期接触苯、矽尘可损伤肺血管。感染控制:如HIV感染者需尽早启动抗病毒治疗。
其次是高危人群定期筛查。结缔组织病患者每6-12个月进行心脏超声检查(估测肺动脉压);先心病术后患者即使畸形矫正,也需终身随访肺动脉压,因部分患者会出现“迟发性肺动脉高压”;有家族史人群建议每年进行右心导管检查,BMPR2基因突变携带者可考虑服用肺动脉高压靶向药进行预防。
在治疗上,基础治疗是稳住心功能的“基石”,如利尿剂可减轻水肿;抗凝治疗可降低肺血管内血栓风险。靶向药物能直击肺血管病变,如内皮素受体拮抗剂可降低肺血管阻力;前列环素类药物虽可能引发头痛、腹泻等副作用,却是重症患者的“救命药”。中高危患者则应尽早启动“双药联合”,遵循“机制互补”原则,如“前列环素类+利奥西呱”可增强血管扩张效应。
延缓疾病进展也很重要。血氧饱和度低者需长期家庭氧疗;BMI>28者需控制体重,避免因肥胖增加肺血管负荷;肺动脉高压患者应避免前往高海拔地区,缺氧环境可能诱发病情急性加重。
手术干预是拯救终末期患者生命的希望。目前临床上主要有3种手术方式:房间隔造口术通过在心房之间制造小缺损(4-6mm),减轻右心负荷,改善缺氧症状,适用于药物治疗无效的终末期患者的姑息治疗;肺血栓内膜剥脱术(PEA)适用于慢性血栓栓塞性肺动脉高压;肺移植是终末期患者的唯一根治手段,但供体短缺和排异反应仍是两大挑战。
对于稳定期肺动脉高压患者而言,可进行低强度有氧运动(如散步、游泳);每日2次腹式呼吸练习以增强膈肌功能,改善缺氧症状,同时,严格定期随访。
日常生活中,大家需对“蓝嘴唇”“活动性气短”等隐匿症状提高警惕,了解疾病风险因素、关注身体异常信号、高危人群主动筛查、确诊患者严格遵医嘱治疗和管理,是应对肺动脉高压的关键。
(作者为北京清华长庚医院心脏外科医师)
转自:北京日报客户端