“老周,你这空腹血糖8.1 mmol/L,先别急着吃药,回去把早餐和夜宵改改,我们两周后复查。”门诊里,56岁的老周攥着化验单,第一反应是:“我平时也没怎么吃糖啊,怎么就高了?”
医生看了看他的饮食记录:早上两根油条配甜豆浆,中午一大碗精白米饭,下午“无糖”饼干当加餐,晚上还常来一碗水果燕麦。看起来“没吃几块糖”,却几乎顿顿都在推高血糖。
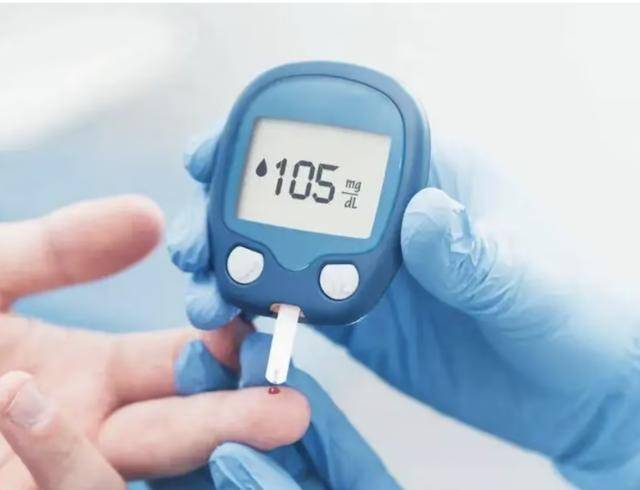
很多人刚发现血糖高时,都会掉进同一个误区:只盯着“甜不甜”,却忽略了“升糖快不快”。真正需要警惕的,往往不是糖罐子,而是那些“看起来健康、实际升糖猛”的食物。
好消息是,血糖对饮食调整反应很快。对于很多刚发现异常、尚处于早期阶段的人来说,如果把关键食物先停掉,配合规律作息和活动,短期内指标确实可能明显改善。问题是:先停哪几种,最关键?
先把结论说在前面:刚发现血糖高,以下四类食物建议立刻“踩刹车”。
血糖升高,为什么常常从“吃错主食和加餐”开始?
餐后血糖升高主要受三件事影响:碳水化合物总量、食物消化速度、进食搭配方式。

简单说,同样是50克碳水,吃进身体后的“放糖速度”可能完全不同。速度越快,胰岛素压力越大,血糖波动越明显。
《中国2型糖尿病防治指南(2020年版)》强调,医学营养治疗是血糖管理基础;对糖调节受损和新发高血糖人群,早期饮食干预可显著改善血糖控制。
《中国成人糖尿病前期干预专家共识》也指出,通过控制高升糖负荷饮食、增加膳食纤维和运动,部分人群可延缓甚至逆转糖代谢异常进展。
换句话说,刚发现血糖高时,饮食不是“辅助项”,而是第一干预位。
先停这四类食物,很多人的血糖波动会先“降档”
精制糖饮料和含糖饮品
包括奶茶、果汁饮料、碳酸饮料、加糖酸奶、调味乳饮品,甚至部分“现榨果汁”。这类液体糖吸收极快,几乎不需要咀嚼和胃排空缓冲,餐后血糖峰值更高。世界卫生组织建议,游离糖供能应低于总能量的10%,进一步降至5%更有额外健康获益。对血糖偏高者来说,含糖饮料基本属于“能不喝就不喝”。

精白主食大份量摄入
比如大碗白米饭、白粥、白馒头、白面条,且“菜少饭多”。这类主食膳食纤维低、消化快,若一次吃太多,餐后血糖容易冲高。
建议把主食结构改为“粗细搭配”:全谷物、杂豆、薯类替代一部分精白米面。根据《中国居民膳食指南(2022)》,成年人每日全谷物和杂豆建议50–150克,薯类50–100克。这不是让你不吃主食,而是让主食“慢下来”。

“伪健康”高碳水加餐
常见如“无蔗糖”饼干、谷物棒、即食麦片、水果干。注意,“无蔗糖”≠无碳水,很多产品仍含大量淀粉和精制谷物,升糖依然快。
判断方法很实用:看营养成分表,若每100克碳水很高、膳食纤维很低,就别被包装词迷惑。加餐优先选择原味坚果(控制量)、无糖酸奶、黄瓜番茄、少量低GI水果。
油炸面点和高油高碳组合
如油条、炸糕、手抓饼、酥饼配甜豆浆等。这类食物不仅碳水负荷高,还常伴随反式脂肪酸或饱和脂肪偏高,长期不利于胰岛素敏感性和体重管理。
《中国居民膳食指南》建议食用油摄入控制在每日25–30克。血糖管理期更要减少油炸高热量早餐,把“油+精白碳水”的组合拆开。

停掉之后,身体会出现什么变化?
多久能看到趋势?先说明:个体差异很大,是否“很快下来”取决于基础胰岛功能、体重、活动量、睡眠和是否合并用药。
但临床上常见的是,只要执行到位,1–2周就能看到餐后波动变小,4–12周可观察到空腹血糖和糖化指标趋势改善。很多人会先出现这些变化:
餐后犯困减少:餐后血糖峰值降低后,忽高忽低的“过山车感”会减轻。夜间口渴、起夜次数下降:高血糖相关渗透性利尿减轻时,这些症状可缓解。
体重小幅回落:去掉高糖饮料和油炸加餐后,日均热量常可自然减少200–500千卡。复查信心增强:当家庭自测血糖逐步稳定,更容易坚持长期管理。

但也要提醒:如果初始血糖很高(如空腹明显升高、伴多饮多尿消瘦),或已出现并发症风险,仅靠“停四种食物”通常不够,必须尽快由专科医生评估是否需要药物干预。
想让血糖更稳,建议这样做与其“什么都不敢吃”,不如抓住可执行的日常动作:
把每餐改成“半盘菜、四分之一优质蛋白、四分之一主食”优质蛋白可选鱼虾、蛋、豆制品、瘦禽畜肉;主食粗细搭配,减少单一精白米面大份量。
吃饭顺序微调
先吃蔬菜,再吃蛋白质,最后吃主食。这个顺序有助于延缓碳水吸收,降低餐后峰值。
固定活动“餐后走”
每餐后15–30分钟轻中等强度步行,以“能说话不能唱歌”的速度为宜。规律比强度更重要。
学会看标签
优先选择“配料表短、少添加糖、膳食纤维较高”的食品;警惕“无糖”“0蔗糖”营销词。

监测而不是猜测
每周固定几天测空腹和餐后2小时血糖,记录“吃了什么—血糖变化”,你会很快找到自己的“高风险食物”。
本文为健康知识科普,结合权威资料和个人观点撰写,部分情节为方便表达和阅读理解进行了适当虚构与润色,内容仅供参考,不能替代医生诊断。如感不适,请及时就医。收藏以备不时之需,转发给你关心的人!
参考资料:
《中国居民膳食指南(2022)》
《中国2型糖尿病防治指南(2020年版)》
《中国成人糖尿病前期干预专家共识》
《成人肥胖食养指南(2024年版)》
《中国超重/肥胖医学营养治疗指南(2021)》





