脖子变粗、衣领发紧、吞咽时有异物感…… 这些被许多人忽视的身体信号,可能是甲状腺发出的“求救警报”。今天,我们就来揭开甲状腺肿大的四大幕后推手。
一、首要“幕后黑手”:自身免疫攻击(桥本甲状腺炎)
超过90%的慢性甲状腺肿大,其根源在于一种名为“桥本甲状腺炎”的自身免疫性疾病。 这是导致甲状腺肿大的最常见、最核心的病因。
为什么容易被忽视?
桥本甲状腺炎早期可能仅有轻微的颈部增粗,甲状腺功能(抽血查甲功)甚至可能完全正常。很多人直到体检做甲状腺超声,才发现“甲状腺弥漫性病变”或“抗体显著升高”。随着时间推移,被破坏的甲状腺越来越多,最终可能走向甲状腺功能减退(甲减),出现怕冷、乏力、体重增加、情绪低落等症状。
关键指标:
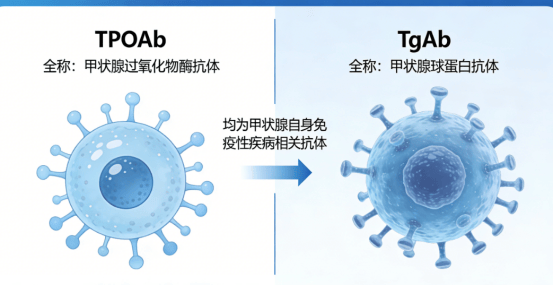
体检时请关注甲状腺功能报告中的 “甲状腺过氧化物酶抗体(TPOAb)”和“甲状腺球蛋白抗体(TgAb)” 。这两个指标显著升高,是诊断桥本甲状腺炎的重要依据。
二、一把“双刃剑”:碘摄入异常
碘是合成甲状腺激素的必需原料,但“过少”与“过多”都会引发问题。
缺碘:曾经的主流,如今已少见
在实行食盐加碘政策之前,我国部分内陆及山区由于水土缺碘,地方性甲状腺肿(俗称“大脖子病”) 非常普遍。甲状腺为了“捕捉”到更多的碘,会代偿性增生肥大。如今随着碘盐普及,单纯因缺碘导致的大脖子病已大幅减少,但仍需关注孕期等特殊时期碘营养状况。
碘过量:现代人更需警惕的隐患
长期过量摄入碘(如大量食用海带、紫菜、海苔等富碘食物,或服用含碘保健品),会抑制甲状腺激素的合成与释放(称为“Wolff-Chaikoff效应”),反而可能诱发或加重甲状腺肿,尤其是在已有自身免疫问题的人群中。这提醒我们,补碘需“因人而异,科学适量”。

三、写在基因里的“倾向”:遗传因素
甲状腺疾病有显著的家族聚集性。如果您的一级亲属(父母、兄弟姐妹)患有桥本甲状腺炎、 Graves病(甲亢)或其他自身免疫性疾病,那么您本人患病的风险会比普通人高出数倍。
遗传因素决定的是一种 “易感性” ,而非必然性。它像是一个“内因”,需要在环境因素(如压力、感染、碘摄入、生育等) 这个“外因”的触发下,才可能最终发病。了解家族史,有助于我们提高警惕,定期筛查,实现早发现、早干预。
四、其他甲状腺疾病:不容忽视的“配角”
除了上述三大原因,还有一些甲状腺疾病也会表现为肿大:
甲状腺功能亢进症(甲亢):特别是Graves病,甲状腺会均匀肿大,并伴有“突眼、心慌、手抖、多食消瘦”等高代谢症状。
甲状腺结节:单个或多个结节生长,可使甲状腺外观不对称肿大。绝大多数结节是良性的,但需定期超声随访。
亚急性甲状腺炎:多由病毒感染引发,甲状腺往往有疼痛性肿大和压痛,可能伴有发热。
甲状腺癌:部分甲状腺癌(如未分化癌)可导致甲状腺迅速增大、变硬。但多数甲状腺癌表现为无痛性结节,肿大不明显。
发现肿大怎么办?一套科学的应对策略
及时就医,找准科室:首诊应选择 【内分泌科】 。医生会进行专业触诊。
完成核心检查:
甲状腺超声:无创、便捷,是评估甲状腺大小、形态、质地及有无结节的首选影像学方法。
甲状腺功能及抗体检查:通过抽血查明甲状腺的工作状态(甲功)和有无自身免疫攻击(抗体)。
明确诊断,对因治疗:
若确诊为桥本甲状腺炎,若功能正常且无症状,通常仅需定期观察;若已发展为甲减,则需补充甲状腺激素(如优甲乐),疗效显著。
若为碘缺乏或过量,则在医生指导下调整饮食。
若为甲亢、结节或肿瘤,则需根据具体情况采取药物、放射性碘治疗、消融或手术等方案。
总结来说,甲状腺肿大不是一个独立的疾病,而是一个重要的临床体征。 它的背后,超过九成的概率是“桥本甲状腺炎”在作祟,同时交织着碘代谢、遗传背景和其他甲状腺疾病的影响。
请记住:关注颈部变化,定期体检筛查(尤其是有家族史者),科学解读报告,遵从专科医生指导,是守护甲状腺健康的不二法门。别让这个小小的“蝴蝶”扇动出影响全身健康的风暴。