卵巢黏液性癌(mucinous ovarian cancer,MOC)是上皮性卵巢癌(epithelial ovarian carcinoma,EOC)中相对罕见的病理学亚型,约占EOC的3%,具有独特的发生发展过程、病理组织学特征及临床特点。早期MOC普遍预后良好(IA/B期患者的5年生存率为80%-96%),晚期MOC的预后差,中位总生存期14个月左右。MOC诊断困难,需要与转移性肿瘤进行充分鉴别。MOC存在浸润方式的异质性-膨胀性和侵袭性浸润之间的显著差异,无疑又增加了治疗决策的复杂性。术后辅助治疗亦存在一定争议与不确定性。
本期内容将主要围绕MOC诊治中的热点问题,重点关注临床诊断过程中面临的挑战、手术策略和系统性治疗的相关问题,以期给临床医生带来有益参考。
病历汇报
01
病例摘要
1.1
基本情况:
女性,20岁。
主诉:主因自觉腹部增大4个月,间断性左下腹痛2天入院。
月经史及生育史:周期30天,经期5-7天,量中,无痛经,未婚未育,无性生活史。
既往史:无高血压、冠心病等慢性病史,无肝炎、结核病史,否认手术史、外伤史。
家族史:父母体健,否认家族遗传病及肿瘤疾病史。
1.2
查体及辅助检查情况:
一般查体:心肺查体未见异常,腹部膨隆,腹围98cm,腹部可触及一肿物,活动欠佳,质硬,边界清,上达剑突下,双侧至腋中线,腹部无压痛、反跳痛及肌紧张,肠鸣音正常存在。
专科查体:外阴发育正常,肛诊盆腹腔内可触及巨大肿物,质硬,大小约30cm*25cm,活动欠佳,边界清,轻压痛,子宫及双侧附件触诊不清。
影像学检查:妇科超声:腹腔巨大囊实性肿物,边界清,性质待定。腹/盆腔CT(平扫+增强):腹腔巨大囊实性肿物,考虑左卵巢来源可能性大,不分恶变不除外。
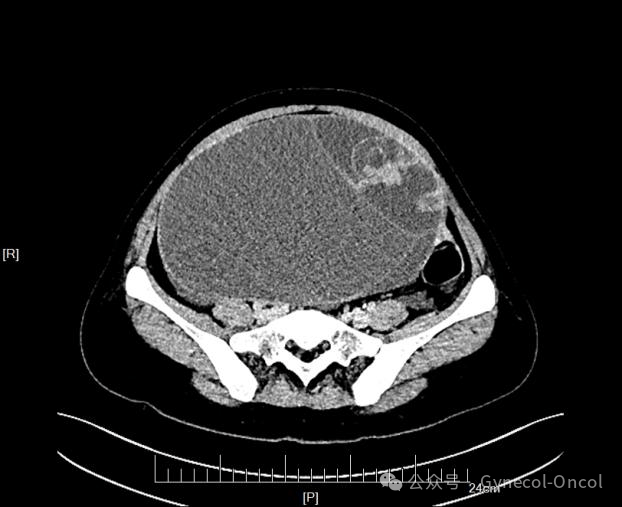
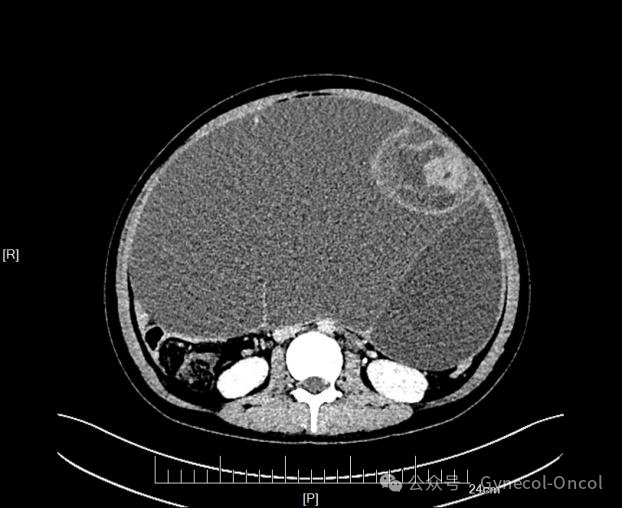

(图片由作者提供)
实验室检查:糖类抗原125:113.61U/mL,糖类抗原199>1000U/mL,人附睾蛋白4:45.149pmoL/L,余未见明显异常。
胃肠镜检查:未见明显异常。
02
诊疗经过
剖腹探查术:腹腔内未见明显腹水,留取腹腔冲洗液200mL,探查肠管、阑尾、胃、大网膜、横膈等未见病灶。经探查,盆腹腔内巨大卵巢肿物来源于左侧卵巢,为多房、囊性为主的囊实性肿物,色灰白,包膜完整,表面未见破裂口,子宫及对侧附件未见异常。因肿物巨大,局部囊壁菲薄,术中评估若剥除肿物,破裂风险极高,向患者家属交代病情后行左侧附件切除,并送术中冰冻病理,结果提示为:交界性黏液性肿瘤,待石蜡切片多部位取材进一步确定。
图片请
因术前已与患者家属充分沟通,若术中情况允许予以保留生育功能,最终手术方式为:经腹左侧附件切除术+大网膜切除术+腹膜多点活检术。
术后病理:
1.(盆腔肿物:左卵巢)黏液性交界性瘤背景中,局灶癌变为中分化黏液腺癌,膨胀性浸润方式为主,未见明确侵袭性浸润。肿物表面附着(左侧)输卵管慢性炎。免疫组化染色:CK7(+),CK20(部分+),CDX-2(部分+),ER(-),PR(部分弱+),P53(++),PAX-8(部分+),P16(斑驳+),WT-1(-),CA125(部分弱+),CEA(+),Ki-67(热点区70%+);
2.(大网膜、左侧膈面腹膜、右侧膈面腹膜、膀胱腹膜反折腹膜、直肠子宫陷凹腹膜、右侧结肠旁沟腹膜、左侧结肠旁沟腹膜)未见肿瘤。
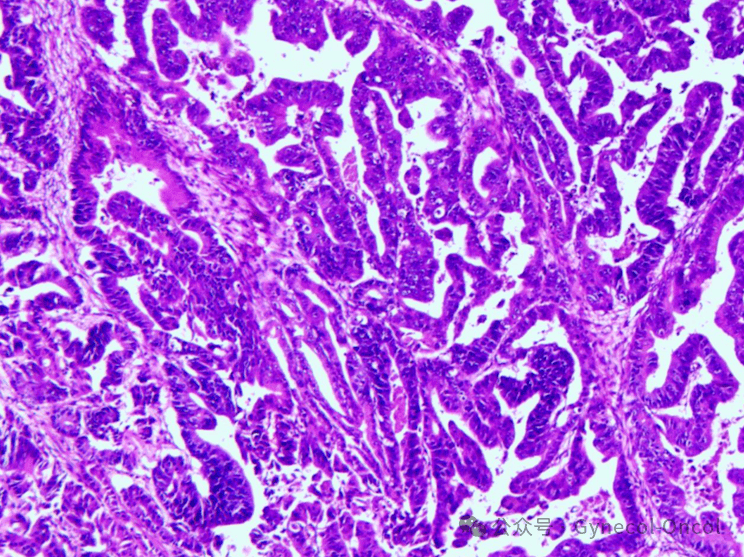
(图片由作者提供)
最终诊断:(左侧)卵巢黏液性癌(IA期)。
术后治疗:无补充治疗,定期随访。
课堂解析
本期【妇瘤e课堂】特邀山东大学齐鲁医院张师前教授和北京大学第三医院刘从容教授从临床诊治和病理角度进行深度剖析。
本病例值得探讨的问题有以下几点:
1.该患者为需要保留生育要求的年轻女性,MOC保留生育功能是否安全、可行?
2.对于卵巢黏液性癌,不同的浸润模式(膨胀型或浸润型),是否应采取不同的治疗?
3.MOC术后辅助化疗该如何选择?
4.对于卵巢黏液性癌如何鉴别是原发卵巢,还是转移性肿瘤?

王雅卓教授提问:该患者为需要保留生育要求的年轻女性,MOC保留生育功能是否安全、可行?
张师前教授答疑:

MOC发病年龄相对较早,约1/4的MOC患者年龄小于44岁,且诊断时常处于疾病早期,因而这一群体应考虑对部分患者实施保留生育手术( fertility sparing surgery,FSS)。FSS手术范围为切除患侧附件,保留子宫及健侧附件的全面分期手术。由于卵巢原发性、侵袭性、黏液性肿瘤较为罕见。因此,当手术前综合判断可疑黏液性肿瘤时,应仔细评估消化道,以排除隐匿性胃肠道原发癌的卵巢转移。仅当疑似或确诊为黏液性卵巢肿瘤且阑尾检查异常时,需进行阑尾切除术,外观正常的阑尾无需手术切除。术中冰冻病理确认为黏液性肿瘤,且无肿大及可疑转移淋巴结时,可不行淋巴结清扫术。
已有多项研究证实,早期MOC患者行FSS手术是安全的。Yoshihara等进行了一项回顾性研究,纳入了185例MOC患者,其中30.3%(56例)接受FSS,结果显示FSS组与非FSS组生存差异无统计学意义(P>0.05)。中山大学孙逸仙纪念医院林仲秋教授团队进行了一项回顾性研究,纳入了810例I期MOC患者。在这些患者中,268例(33.1%)MOC患者接受了FFS。结果显示,FSS对MOC患者的5年生存期无显著影响(95.9%vs92.3%,P=0.071)。
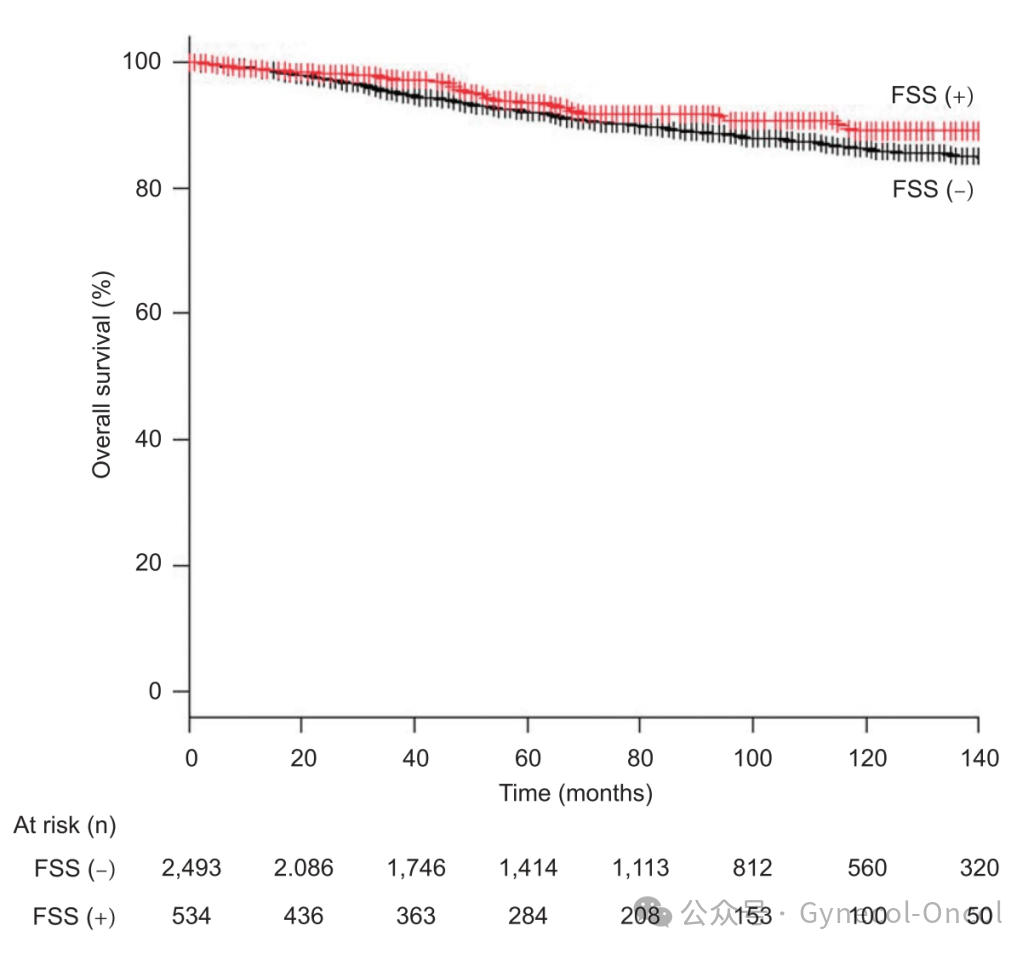
(图片由作者提供)
2025年NCCN指南建议,临床I期MOC均可行FSS。而欧洲指南对MOC行FSS的选择标准相对严苛,2024年ESGO/ESHRE/ESGE指南提出,MOC行FSS仅限于膨胀亚型的ⅠA期和ⅠC1期患者以及浸润亚型IA期患者。
因此,对于有生育要求的Ⅰ期MOC患者,FSS可作为一种较为安全、有效的治疗选择。但是,MOC患者在FSS术前建议进行详细的影像学评估和多学科讨论,除了要考虑不同病理学亚型、分子遗传特征、肿瘤家族史及术后复发风险外,还应对患者生育能力进行充分评估,并考虑到术后辅助治疗等对生育功能的影响。除此之外,患者及家属应充分了解保留生育功能潜在的肿瘤复发风险,具备密切随访的条件。

王雅卓教授提问:对于卵巢黏液性癌,不同的浸润模式(膨胀型或浸润型),是否应采取不同的治疗?
张师前教授答疑:

2000年,Lee和Scully首次根据生长模式描述了MOC的两种亚型,2014年得到WHO的认可,并将这一细分作为黏液性卵巢癌的官方诊断分类,即膨胀亚型(expansile invasion)和浸润亚型(infiltrative invasion)。膨胀性亚型较多见,预后好;而浸润性亚型相对少见,较膨胀性亚型具有更强的侵袭性,预后差。
由于膨胀性和浸润性MOC的预后不同,因此,明确病理亚型对指导MOC患者的手术方式和范围、后续辅助治疗具有非常重要的临床意义。Hada等进行了一项回顾性研究,共纳入了83例MOC患者(其中25例为膨胀性亚型)、85例交界性黏液性肿瘤。结果发现,膨胀型MOC与交界性黏液性肿瘤患者有着相似的生存结局。现有的研究显示,Ⅰ期膨胀亚型的MOC患者淋巴结转移率极低(<2%),而相同期别的浸润亚型淋巴结转移率较高(17%~30%),因此Ⅰ期膨胀亚型MOC可省略淋巴结清扫,而同期的浸润亚型仍需行盆腔及腹主动脉旁淋巴结的切除。那么,在理想情况下,我们是否可以使用术中快速冰冻来明确两种浸润亚型并进一步决定术中是否同时实施淋巴结切除术?事实上,通常情况下MOC患者的肿瘤体积庞大,并且可能混有不同的组织学成分,利用快速冰冻病理确定MOC到底属于膨胀型抑或浸润型,对病理科医生来说具有一定困难和挑战性,这需要我们妇科医生理解,并强调术中与病理科及时沟通。
王雅卓教授提问:MOC术后辅助化疗该如何选择?
张师前教授答疑:
化疗是大部分EOC治疗的重要组成部分,但MOC对以铂类药物为基础的化疗耐药,疗效较差,目前有关MOC术后辅助化疗的明确获益证据不足,化疗方案亦有一定的争议。
对于早期患者,2025年NCCN指南将Ⅰ期MOC根据膨胀型或浸润型划分到不同的管理路径中(如下图),更加突显了MOC的异质性,强调病理学区分两种亚型的必要性。
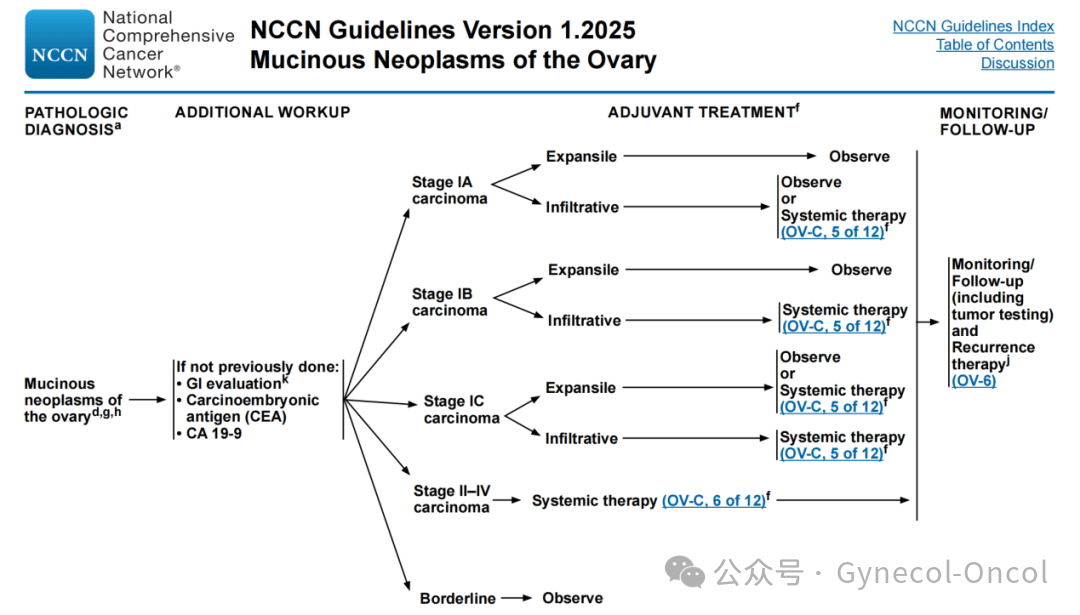
(图片由作者提供)
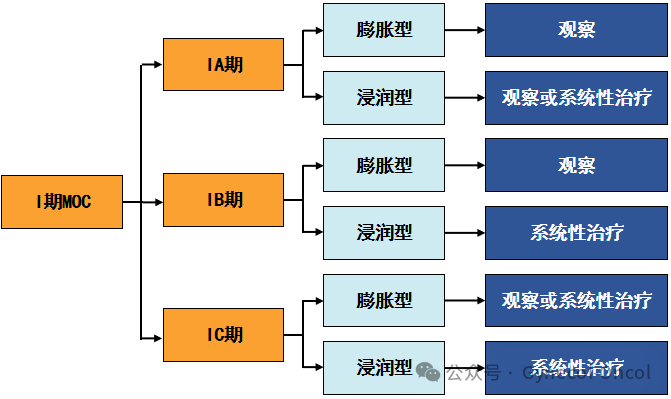
(图片由作者提供)
证据表明,晚期MOC患者,应用紫杉醇/卡铂联合化疗方案获益不及输卵管卵巢高级别浆液性癌,且MOC的组织学特征与胃肠道肿瘤较相似,胃肠道肿瘤化疗方案(含5-FU、卡培他滨、奥沙利铂)已逐渐替代紫杉醇/卡铂方案,极大改善了MOC的PFS和OS。2025年NCCN指南推荐术后辅助化疗可使用以铂类为基础的联合化疗或胃肠道肿瘤化疗方案(5-FU/亚叶酸钙/奥沙利铂或卡培他滨/奥沙利铂±贝伐珠单抗,其中贝伐珠单抗为2B类证据)。
王雅卓教授提问:对于卵巢黏液性癌如何鉴别是原发卵巢,还是转移性肿瘤?
刘从容教授答疑:

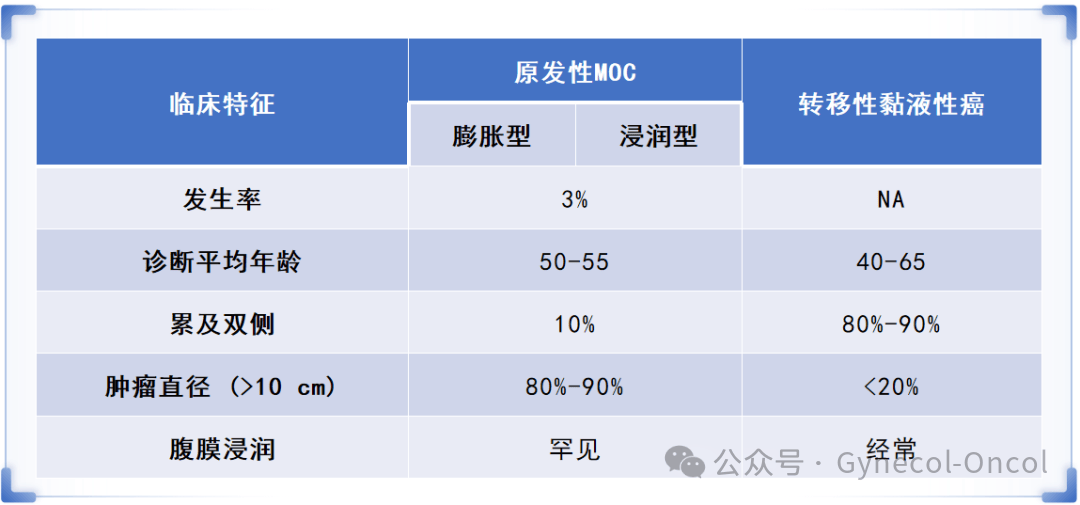
原发性黏液性癌的诊断要点之一,是除外胃肠道、阑尾等来源的转移性肿瘤,这些肿瘤被称之为转移性黏液性癌(metastatic mucinous cancer,MMC)。以往研究认为,原发性黏液性癌占EOC的10%~15%。然而,这一数据随着近年来病理认识的更新,尤其是一些病理的回顾性分析发现,既往认为是原发性黏液性癌中有50%~70%实际上是从其他部位转移的,原发黏液性卵巢癌的真实比例1%~3%,应该说,MOC是一种罕见的卵巢上皮性癌。
将组织病理学特征与临床特征相结合有助于MOC与转移性卵巢癌的鉴别,原发性MOC大多表现为单侧体积较大的囊实性肿物,直径多大于10cm,相比之下,转移性卵巢黏液性癌多为双侧。在此鉴别过程中,免疫组化染色的作用有限。原因在于,大部分原发性卵巢黏液腺癌起源于畸胎瘤中的消化道黏膜,因此与卵巢转移性黏液腺癌(最常来自于消化道)的组化标记具有相当的重合性。
除此之外,全面的实验室检查及影像学检查有助于排除原发于胃肠道等部位的隐匿肿瘤,胃镜、肠镜对MOC的鉴别诊断不可或缺,尤其对于其他检查已提示盆腔肿块非卵巢来源、CA125(U/mL)/CEA(ng/mL)≤25或术后病理学检查不可排除胃肠道原发肿瘤时。临床应用指征包括:① 肿瘤直径<10cm;② 双侧卵巢受累;③ 怀疑腹腔等其他部位转移。
(图片由作者提供)

总结
MOC是一种罕见的EOC亚型,发病率低,具有独特的分子、组织学表现和临床特征。由于其罕见性和与其他卵巢癌亚型的显著差异,目前对于MOC的诊断、手术策略和系统治疗仍存在重大争议。
从诊断层面上讲,原发性和转移性MOC之间的准确区分仍然是一个重要挑战,一旦误诊,可能会导致患者的规范及时治疗滞后,甚至预后不佳,为此特别强调术前充分的影像学及内镜检查的必要性。此外,如何利用术中冰冻病理检查进一步区分两种浸润模式,亦存在一定困难。
从治疗角度讲,对于早期MOC患者,目前研究结果提示,在膨胀亚型MOC患者中,可不行常规的盆腔和主动脉旁淋巴结切除术,但浸润亚型MOC患者中仍有其必要必要性。 晚期疾病患者,满意的肿瘤细胞减灭术仍是影响预后的最关键因素。此外,虽然已知MOC对化疗耐药或对标准化疗方案(卡铂-紫杉醇)反应不佳,但目前尚缺乏足够的证据完全摒弃,且无经过“头对头”研究证实的更优方案可供选择。替代疗法包括: 基于胃肠道的方案、HER2靶向抗体药物偶联物(如曲妥珠单抗)以及用于微卫星不稳定的MOC的免疫检查点抑制剂等,这些治疗措施虽有前景,突出的缺点是缺乏坚实的临床验证。
在未来,我们可能需要国内外多中心合作,扩大样本量,开展大数据研究,为确定原发性MOC患者的治疗策略提高质量证据。
作者简介
社会职务:
中国老年保健协会老年病功能修复分会常务委员;
中国老年医学会妇科分会委员;
中国老年保健协会更年期与妇科内分泌委员会委员;
医学参考报妇产科专栏青年编委;
河北省医疗教育产业协会妇产科分会秘书长;
河北省妇幼保健协会日间手术专委员会常务委员;
河北省抗癌协会卵巢癌专委会委员;
河北省女医师协会理事;
河北省预防医学会妇科微创专委会委员;
河北省疼痛医学会妇科专业委员会委员;
河北省预防医学会妇科肿瘤多学科诊疗与预防专委会委员等
业绩成果:
作为主要执笔人撰写中国专家共识8部,参与制定中国专家共识多部。主持河北省自然科学基金1项,省级课题及厅级课题6项,获河北医学科技奖一等奖3项,发表SCI 5篇(一作)。
专家简介
全国优秀科技工作者、山东省优秀科技工作者
山东省人民政府妇女儿童智库专家
中国抗癌协会整合妇科肿瘤委员会副主任
中国抗癌协会妇科肿瘤专业委员会副主任委员
中国抗癌协会中西整合卵巢癌专业委员会主任委员
中国抗癌协会肿瘤内分泌专业委员会副主任委员
中国临床肿瘤学会(CSCO)妇科肿瘤专委会副主任委员
中国优生科学协会肿瘤生殖学分会侯任主任委员
中国老年医学学会妇科分会副会长
中国优生科学协会女性生殖道疾病分会副主任委员
中国医院协会妇科肿瘤专业学组副组长
专家简介
北京大学医学部病理学系副主任/北京大学第三医院病理科主任
中国妇幼保健协会病理专业委员会主任委员
中国女医师协会病理专业委员会主任委员
中国医师协会病理专委会常委
International Society of Gynecological Pathologists(ISGyp)委员;
5th WHO Classification of Tumours of Female Genital Organs 编委;International journal of gynecological pathology审稿专家,中文版副主编;《诊断病理学杂志》常委;《中国妇产科临床杂志》和《现代妇产科进展》编委;
主要从事有关妇科病理的诊断和基础研究工作。主持国家重点研发计划、国家自然科学基金面上项目、北京市自然科学基金和归国留学人员启动基金。参与多项国家及省市级大型科研项目。国内外杂志发表文章近100篇,包括Protein & cell和Gynecol Oncol杂志等,参编参译专业著作17部。
免责声明
本平台所有内容来源注明为“【妇产科网】”的文字、图片和音视频资料,版权均属于【妇产科网】所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“【妇产科网】”。